Clopidogrel-ийн ялтас (тромбоцит)-ыг дарангуйлах үйлдэлийг протоны шахуургын хоригч (PPI) бууруулдаг талаар урьд өмнөх судалгаануудад нийтлэгдэж байсан билээ. Гэвч энэхүү нээлтийн клиник ач холбогдол нь хараахан батлагдаагүй байсан юм. Denver VA Medical Center-ийн долоон судлаач American Medical Association-ны сэтгүүлийн 2009 оны дугаарт Ахмад дайчдын 127 эмнэлэгт эмчлүүлсэн титмийн цочмог хам шинж (Acute Coronary Syndrom-ACS) бүхий, clopidogrel-ийг PPI-тэй хамт болон дангаар хэрэглэсэн нийт 8205 өвчтөнг хамарсан ретроспектив кохорт судалгаагаа танилцуулжээ. ACS-ийн улмаас дахин эмнэлэгт хэвтсэн ба нас барсан тохиолдолуудыг гол үзүүлэлт болгон авчээ. Олон хувилбарт анализ (multivariate analysis)-аар clopidogrel-ыг PPI-тай цуг хэрэглэсэн тохиолдолыг PPI-тай цуг хэрэглээгүй тохиолдолтой харьцуулахад нас баралт болон дахин эмнэлэгт хэвтэлт өндөр (odds ratio 1.25, үнэн магадлал 95%, итгэх интервал 1.11-1.41) байв. Эмнэлэгээс гарсаны дараа ACS-ийн өөрчлөлтөд PPI-ийг clopidogrel-той хавсарч хэрэглэхэд гаж нөлөөний эрсдэл их бөгөөд clopidogrel-ийн үр нөлөөг бууруулж байв.
The Effect of Concomitant Use of Clopidogrel and Proton-Pump Inhibitors Following Acute Coronary Syndrome
Risk of adverse outcomes associated with concomitant use of clopidogrel and proton pump inhibitors following acute coronary syndrome.



Health News from Medical News Today
Monday, August 31, 2009
The Effect of Concomitant Use of Clopidogrel and Proton-Pump Inhibitors Following Acute Coronary Syndrome
Saturday, August 29, 2009
New cardiology case of imedinfo
68 настай эмэгтэй эмэгтэй, 4 өдрийн турш цээж давчидсан, давшингуй амьсгаадалттай, зүрхний цохилт тасалдсан, пресинкопийн байдалтай. Эдгээр шинж тэмдэгүүд өдийг хүртэл аажим гүнзгийрсэн ба тэрээр тайван үедээ ихээр амьсгаадна. ЭКГ хийгдсэн. Оношийг тогтооно уу?

Зураг 1
Энд дарж дэлгэрэнгүй үзнэ үү

Зураг 1
Энд дарж дэлгэрэнгүй үзнэ үү
Saturday, August 22, 2009
Cardiopulmonary Resuscitation (CPR)
Introduction
Зүрх уушигны сэхээн амьдруулалт нь цээж дарах болон хиймэл амьсгалуулалтаас бүрдэх ба зүрх зогссон үед цусны эргэлт хийгээд хүчилтөрөгчийн хангамжийг барихад хэрэглэгддэг.
Жил бүр Нэгдсэн улсад 300000 илүү зүрх зогсолт тохиолддог ба эмнэлэгийн бус нөхцөлд амьд үлдэх хувь 10%-аас бага байдаг бол эмнэлэгийн нөхцөлд 20% байна. Түүнчлэн судалгаагаар зүрх уушигны сэхээн амьдруулалт хийгээгүй минут бүрд амьд үлдэх магадлал 10-15%-иар буурч байдаг гэж үзжээ. Зүрх зогссон үеэс минутын дотор зүрх уушигны сэхээн амьдруулалтыг хийж эхэлбэл амьд үлдэх магадлал 2-3 дахин ихэсч сайжирдаг байна.
Энэхүү нийтлэл нь зүрх уушигны сэхээн амьдруулалтад чиглэсэн ба энэ нь сэхээн амьдруулах тусламжийн зөвхөн нэг тал нь юм. Эмийн эмчилгээ, зүрхний дефибрилляци, амьсгалын замын инвазив процедур болон олон төрлийн оношилгооны маневрууд зэрэг бусад үйлдэл нь энэ сэдвийн хүрээнд багтаагүй болно.
Indications
Зүрх уушигны сэхээн амьдруулалтыг ухаангүй байгаа, пульсгүй болох нь тогтоогдсон аливаа хүнд яаралтай хийнэ. Зүрхний цахилгаан идэвхижлийн үнэлгээг хурдавчилсан "rhythm strip" бичсэнээр зүрх зогсолтын төрөлийн талаарх нарийвчилсан дүгнэлтийг өгч улмаар нэмэлт эмчилгээний сонголтыг зааж өгнө.
Зүрхний үр нөлөө бүхий цахилгаан идэвхижил алдагдах нь өөрөө аяндаа үүсэх цусан хангамжгүй арритмийн үед, заримдаа малигнант арритмийн улмаас бий болно. Ихээхэн түгээмэл цусан хангамжгүй арритмийг дурдвал
o Ховдолын фибрилляци (VF)
o Пульсгүй ховдолын тахикарди (VT)
o Пульсгүй цахилгаан идэвхижил (PEA)
o Асистол
o Пульсгүй брадикарди
Ховдолын фибрилляци болон пульсгүй ховдолын тахикардийн үед яаралтай дефибрилляци хийх нь амьд үлдэх хувийг сайжруулдаг хэдий ч хэмнэлийг тодорхойлохын өмнө зүрх уушигны сэхээн амьдруулалтыг эхлэх нь зүйтэй ба дефибрилляторыг авчирч цэнэглэх хүртэл тасралтгүй үргэлжлүүлэх нь зүйтэй. Түүнчлэн зүрх уушигны сэхээн амьдруулалтыг дефибриллятороор шок өгсөний дараа залгуулан яаралтай сэргээн хийж пульсаци бий болтол үргэлжлүүлэх хэрэгтэй. Зүрх уушигны сэхээн амьдруулалтын үед ингэж “шокийн өмнөх завсарлага” авсанаар бага зэргийн дефибрилляциар амжилтанд хүрч өвчтөнийг сэргээдэг болохыг судалгаагаар тогтоожээ. Seattle дэхь эмнэлэгээс гадуурх зүрх зогсолтыг хамарсан нэгэн судалгаанд ховдолын фибрилляцийн үед дефибрилляци хийснээр өвчтөнүүдийн 84%-д пульс буцаад сэргэж байсан байна. Дефибрилляци нь ихэнх тохиолдолд ихээхэн үр дүнтэй бөгөөд ашиглахад хурдан байдаг.
Contraindications
o Зүрх уушигны сэхээн амьдруулалтын цорын ганц, туйлын эсрэг заалт нь Сэхээн амьдруулахаас татгалзах-Do Not Resuscitate (DNR) буюу тусгайлсан удирдамжид тодорхойлсоны дагуу тухайн хүн зүрх зогссон тохиолдолд сэхээн амьдруулахгүй байхыг хүссэн үед зүрх уушигны сэхээн амьдруулалт хийхгүй
o Зүрх уушигны сэхээн амьдруулалт хийх харьцангуй эсрэг заалт нь эмнэлэгийн мэргэжилтэн сэхээн амьдруулах аливаа оролдлого нь хий хоосон, бүтэлгүй гэдгийг мэдсэн, энэ нь дэлгэцийн хяналтат шинжилгээгээр бүрэн төгс батлагдсан байх юм.
Anesthesia
Зүрх зогссон хүн нь ухаангүй байдаг тул зүрх уушигны сэхээн амьдруулалт хийх үед ихэнхдээ мэдээгүйжүүлэх агент хэрэггүй байдаг.
Equipment
Зүрх уушигны сэхээн амьдруулалт нь ихээхэн энгийн дүрэмтэй ба тусгай багаж хэрэгсэлгүйгээр ямарч газар хийж болно.
Нийтлэг урьдчилан сэргийлэлт (бээлий, маск, өмсгөл г.м)-ийг авсан байх нь зүйтэй. Хэдий тийм ч зонхилон тохиолдох эмнэлгээс гадуурх зүрх уушигны сэхээн амьдруулалтын үед дурдсан хамгаалалтгүй байхад зүрх уушигны сэхээн амьдруулалт хийх явцад өвчин дамжиж байсан тохиолдол байдаггүй.
Зүрх уушигын сэхээн амьдруулалтыг багаж хэрэгсэлгүй хийх боломжтой ч зөв техникээр гүйцэтгэх нь амин чухал
Зарим эмнэлэг болон яаралтай тусламж үзүүлэгч төвүүд нь механик цээж дарагч төхөөрөмжийг хэрэглэдэг боловч судалгаагаар эдгээр төхөөрөмж нь өндөр чанартай гарын даралтаас илүү үр нөлөөтэй байж чаддагүй байна
Түүнчлэн эрүүл мэндийн бусад системд зүрх уушигны сэхээн амьдруулалтыг цахим байдлаар хянах хэрэгсэл нэвтрүүлж, тусламж үзүүлэгчидийг видео кассетаар хангаж байгаа ба ингэснээр зүрх уушигны сэхээн амьдруулалтын үеийн цээжний даралтын чанарыг сайжруулахад нэмэр болж байгаа юм
Амьсгалуулах хэрэгсэл байхгүй үед хиймэл амьсгалыг тусламж үзүүлэгч ам-ам техник ашиглан өгч болно
Advanced Cardiac Life Support (ACLS)-ийн тусламж үзүүлэгч (эмч, сувилагч, эмнэлэгийн мэргэжилтэн) өвчтөний мөгөөрсөн хоолой руу шууд эндотрахеал гуурс оруулах (интубаци тавих)-ыг аргыг сонгон хийж болох ба ингэснээр амьсгалуулах үйл ажиллагаа ихээхэн ашигтай, үр нөлөөтэй хийгдэнэ
Зүрх зогссон үед хэрэглэгддэг нэмэлт төхөөрөмж нь зүрхний дефибриллятор юм. Энэхүү төхөөрөмж нь өвчтөний цээжинд байрлуулсан 2 электродоор цахилгаан шок өгдөг бөгөөд зүрхний хэвийн цусаар хангагч хэмнэлийг сэргээж өгдөг
Positioning
Зүрх уушигны сэхээн амьдруулалт нь өвчтөн харьцангуй хатуу гадаргуу дээр түрүүлгээ харж хэвтсэн байхад ихээхэн хялбар бөгөөд үр дүнтэй хийгддэг. Ингэснээр өвчүүний даралтыг үр дүнтэй гүйцэтгэх боломжтой. Гудас болон зөөлөн материал дээр үзүүлж буй зүрх уушигны сэхээн амьдруулалт нь үр нөлөө багатай байна.
Эрүүл мэндийн тусламж үзүүлэгч нь даралт өгөхдөө өвчтөний дээр хангалттай өндөрт байрлах ба өөрийн биеийн жинг ашиглан цээжин дээр хангалттай хэмжээгээр дарна.

Зүрх уушигны сэхээн амьдруулалтын байрлал. Video courtesy of Daniel Herzberg, 2008.
o Эмнэлэгийн нөхцөлд өвчтөн төмөр дамнуурга юмуу орон дээр байгаа үед ихэвчлэн орыг доошлуулах эсвэл тусламж үзүүлэгч шаттай сандал дээр зогсох хэрэгтэй болдог
o Эмнэлэгээс гадуурх нөхцөлд өвчтөн ихэвчлэн шалан дээр байрласан байдаг ба тусламж үзүүлэгч өвчтөний биеийн дагуу өвдөглөсөн байдалтай байна.
Technique
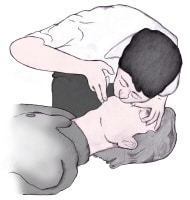
Ухаангүй, насанд хүрсэн хүнд зүрх уушигны сэхээн амьдруулалт нь амьсгалын замыг чөлөөлөх маневр болох толгойх гэдийлгэх, эрүүг өргөх үйлдлээр эхлэх ба өвчтөн амьсгалж байгаа эсэхийг тогтооно.
Амьсгалуулж эхлэхийн өмнө өвчтөний ам руу харж амьсгалын замыг тагласан гадны биед байгаа эсэхийг шалгаж улмаар саадыг арилгана. Амьсгалын замд саадтай байгаа үед зүрх уушигны сэхээн амьдруулалт хийхэд амьсгалуулалт хийгээд хүчилтөрөгчөөр хангах явц үр дүнгүй болдог ба гипоксеми улам хүндрэхэд хүргэнэ.
Үр дүнтэй ам-амаар амьсгалуулалт нь амьсгалуулалт бүрийн үед цээж тэлэгдэж байгаагаар тодорхойлогддог. Цээжний тэлэгдэл ажиглагдахгүй байх нь амыг хангалттай битүүлж үмхээгүйг юмуу амьсгалын замын бөглөрөл байгааг илтгэнэ. Энэ мэт 2 амьсгалуулалтыг цээжний 30 даралт бүрийн дараагаар залгуулан өгч байх нь зүйтэй (зүрх уушигны сэхээн амьдруулалтын 30:2 цикл). Амьсгалуулалт дуусангуут даралтыг дахин эхлүүлнэ.
o Боломжтой бол barrier device (pocket mask or face shield) хэрэглэнэ
o Ихэнх тохиолдолд эрүүл мэндийн тусламж үзүүлэгч нь эерэг даралтын амбуу маскийг (BVM) хэрэглэдэг ба энэ нь уутыг шахах үед агаарыг уушиг руу шахаж өгдөг.
o Зарим нэмэлт төхөөрөмжийг амбуу масктай цуг хэрэглэж болох ба үүнд oropharyngeal болон nasopharyngeal гуурсууд орно.
Хэрэв өвчтөн амьсгалахгүй бол тусламж үзүүлэгч ам юмуу амбуу маск ашиглан 2 амьсгалуулалт өгнө
Ам-амаар амьсгал өгөх. Аврагч эрүүг өргөн амьсгалын замыг баттай чөлөөлөн хамрын нүхийг битүүлж чимхэн агаар нэвтрүүлэхгүй битүүмжилнэ. 2 амьсгал өгсөний дараа залгуулж 30 даралт хийнэ.
Ам-амаар амьсгал өгөх.

Зүрх уушигны сэхээн амьдруулалтын амьсгалуулалт. Video courtesy of Daniel Herzberg, 2008.
Ам-амаар техникийг дараах байдлаар гүйцэтгэнэ.
o Өвчтөний хамрын нүхийг чимхэж хаана
o Тусламж үзүүлэгч амаараа өвчтөний амыг бүрэн таглаж байхаар байрлуулна
o Тусламж үзүүлэгч ойролцоогоор 1 секундын турш өвчтөний цээжийг тэлэгдтэл хангалттай хүчээр амьсгал өгнө
Амбуу маск юмуу амьсгалын замын инвазив техникийг дараах байдлаар гүйцэтгэнэ.
o Тусламж үзүүлэгч маск болон өвчтөний нүүрний хоорондох зайг баттай битүүмжилнэ.
o Уутыг нэг гараараа ойролцоогоор 1 секундын турш базах ба хамгийн багадаа 500мл агаарыг өвчтөний уушиг руу шахаж оруулна.
Дараагаар нь тусламж үзүүлэгч өвчтөний гүрээний юмуу гуяны пульсийг шалгана
Хэрэв өвчтөн пульсгүй байвал цээжний даралтыг эхлүүлнэ
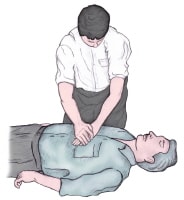
Цээжний даралт өгөх байдал. Аврагч гараа тэнийлгэн өвчүүний голд давхарлан байрлуулна. Цээжний даралтыг минутанд 100 даралт байхаар бодож өгнө.

Зүрх уушигны сэхээн амьдруулалтын цээжний даралт. Video courtesy of Daniel Herzberg, 2008.
o Нэг гарыг өвчтөний өвчүүн дээр байрлуулж нөгөө гарыг эхний гарын дээр байрлуулах ба хуруунуудыг орооцолдуулж атгана
o Тохойг тэнийлгэсэн байх ба тусламж үзүүлэгч өвчтөний чанх дээрээс тулна
o Тусламж үзүүлэгч цээжийг 1,5-2 инчээр доош дарна
o Цээжийг чөлөөлж бүрэн тэлэгдэх боломж олгоно
o Гараа байранд нь хэвээр байлгах ба даралтыг минутанд 100 удаа байхаар тооцож 30 удаа давтана
30 даралтын дараа 2 амьсгал өгнө
Энэхүү бүхэл бүтэн процессыг пульс дахин бий болтол юмуу өвчтөнийг эцсийн тусламж үзүүлэхээр тээвэрлэх хүртэл давтана
Цээжний даралтыг аль болох хурдан байлгах ба өөр нэг тусламж үзүүлэгч эхний тусламж үзүүлэгч ядрах үед солигдон хийхэд бэлэн байх нь зүйтэй
Тусламж үзүүлэхдээ даралтын хооронд өвчтөн дээр тулж болохгүй ба ингэснээр цээж тэлэгдэхгүй байх, цусны урсгал муудахаас сэргийлнэ.
Интубаци тавигдсан өвчтөнд даралтыг тасралтгүй өгсөөр байх ба ингэх үедээ минутанд 8-10 байхаар бодож амьсгал өгнө
Дээр дурдсан техникүүд нь basic cardiac life support (BCLS)-ийн удирдамжид дурдсан зүрх уушигны сэхээн амьдруулалтын өвөрмөц техник юм. Эмнэлэгийн нөхцөлд эсвэл эмнэлэгийн мэргэжилтэн хийгээд мэргэшсэн тусламж үзүүлэгч эмнэлэгээс гадуурх нөхцөлд зүрх зогссон тохиолдолтой тулгарвал Advanced Cardiac Life Support (ACLS)-ийн удирдамж дахь эм хэрэглэх, ЭКГ мониторинг, дефибрилляци хийх болон амьсгалын замын инвазив процедур зэрэг зүрх зогсолтын үеийн ихээхэн үр нөлөө бүхий эмчилгээг авч хэрэгжүүлнэ.
Pearls
Зүрх уушигны сэхээн амьдруулалтын үед цээжийг дарахдаа санаж байх гол зүйл нь хурдан хүчтэй түлхэх юм
Цээжийг дарахдаа ядарталаа аль болох хурдан дарна. Эхний аврагч ядарсан үед өөр тусламж үзүүлэгч солигдоход бэлэн байх нь зүйтэй
Тусламж үзүүлэхдээ даралтын хооронд өвчтөн дээр тулахгүй байх хэрэгтэй ба ингэснээр цээж тэлэгдэхгүй байх, цусны урсгал муудахаас сэргийлнэ
Хурдан, өндөр чанартай зүрх уушигны сэхээн амьдруулалтыг үзүүлэх (зүрх зогссон минутаас эхлэн) нь амьд үлдэхэд шийдвэрлэх хүчин зүйл юм
Хэрэв тусламж үзүүлэгч сэхээн амьдруулалтыг зөв хийх эсэхдээ эргэлзэж байгаа бол зүрх уушигны сэхээн амьдруулалт хийхээр оролдох нь юу ч хийхгүй байснаас дээр болохыг анхаараарай. Ихэнх хүмүүст ам-амаар амьсгалуулалт хийх нь эвгүйцмээр зүйл байдаг. Хэрэв амьсгал өгөхөд тийм ч тохиромжтой биш санагдвал цээжний даралтыг дангаар хийх нь юу ч хийхгүй байснаас дээр байдаг.
Complications
Цээжний даралтыг гүйцэтгэх явцад хавирга юмуу өвчүүний хугарал тохиолдож болдог боловч иймэрхүү хугарлын тохиолдол ихэнхдээ бага байдагийг анхаарах хэрэгтэй
Инвазив бус амьсгалуулалтын аргыг (ам-амаар, амбуу маскаар) ашиглан хиймэл амьсгал хийх үе ходоод хийлэгдэх нь элбэг. Энэ үед өвчтөн бөөлжиж улмаар амьсгалын зам бөглөгдөх юмуу аспираци болоход хүрнэ. Энэхүү асуудалыг агаарыг улаан хоолой руу орохоос сэргийлсэн инвазив гуурсыг амьсгалын замд оруулсанаар арилгаж болно.
Зүрх уушигны сэхээн амьдруулалтыг яг ёсоор нь хийх үед тусламж үзүүлэгч нэлээд ядардаг. Өндөр чанартай зүрх уушигны сэхээн амьдруулалтыг тогтвортой хийж, тусламж үзүүлэгчийг ядраахгүй, гэмтээхгүй байхын тулд боломжтой бол шинэ тусламж үзүүлэгч 2-3 минут тутамд солигдож байх нь зүйтэй. (жишээ нь тусламж үзүүлэгчид солигдох буюу цээж дарагчийг амарч байх зуур өөр аврагч зүрх уушигны сэхээн амьдруулалтыг үргэлжлүүлэх)
American Heart Association CPR Guidelines
2005 онд American Heart Association Emergency Cardiovascular Care Committee (ECC)-аас зүрх уушигын сэхээн амьдруулалтын шинэ удирдамжийг гаргажээ. Энэхүү удирдамжаар даралт/амьсгалуулалтын харьцаа 15:2 байсныг 30:2 болгон өөрчилж даралтад чухал ач холбогдол өгчээ.
Сүүлийн үеийн зарим судалгаагаар эмнэлэг болон яаралтай тусламжийн төвүүд дэхь зүрх уушигны сэхээн амьдруулалтын чанарыг ажиглахад тусламж үзүүлэгчид зүрх уушигны сэхээн амьдруулалтыг ECC-ийн удирдамж дахь стандартын дагуу гүйцэтгэхгүй байжээ. Ялангуяа тусламж үзүүлэгчид нь цээжний даралтын гүн болон тоог дутуу хийж, өгч буй амьсгалуулалт нь өндөр хувьтай байсан байна. Бусад судалгаагаар цээж даралтын тоо болон гүн нь амьд үлдэхэд хангалтгүй байгааг тогтоосон байна.
Дэлхий нийтээрх зүрх уушигны сэхээн амьдруулалтын судалгаан дахь өөр нэг идэвхитэй хэлцэгдэж буй маргаан нь эмнэлэгээс гадуурх нөхцөлд тусламж үзүүлэгч зүрх уушигны сэхээн амьдруулалт хийж байх бүхий л хугацаанд амьсгалуулалт өгөх эсэх асуудал юм. Зарим судалгаагаар амьсгал өгч байх зуур даралтыг зогсоох нь өвчтөнд гарах үр дүнд муу байж болно гэж зөвлөдөг. Тусламж үзүүлэгч 2 амьсгал өгөх зуур даралтаа зогсоосноор цусны урсгал мөн адил зогсож, өмнөх даралтуудын үед бий болгосон цусны даралт түргэн унахад хүргэдэг байна. Энэхүү мэдээллийг ECC 2010 онд гарах зүрх уушигны сэхээн амьдруулалтын дараагийн удирдамждаа анхаарах болно гэжээ.
Эх сурвалж: www.emedicine.com / Clinical Procedures / Cardiothoracic Procedures / Cardiopulmonary Resuscitation (CPR)
Зүрх уушигны сэхээн амьдруулалт нь цээж дарах болон хиймэл амьсгалуулалтаас бүрдэх ба зүрх зогссон үед цусны эргэлт хийгээд хүчилтөрөгчийн хангамжийг барихад хэрэглэгддэг.
Жил бүр Нэгдсэн улсад 300000 илүү зүрх зогсолт тохиолддог ба эмнэлэгийн бус нөхцөлд амьд үлдэх хувь 10%-аас бага байдаг бол эмнэлэгийн нөхцөлд 20% байна. Түүнчлэн судалгаагаар зүрх уушигны сэхээн амьдруулалт хийгээгүй минут бүрд амьд үлдэх магадлал 10-15%-иар буурч байдаг гэж үзжээ. Зүрх зогссон үеэс минутын дотор зүрх уушигны сэхээн амьдруулалтыг хийж эхэлбэл амьд үлдэх магадлал 2-3 дахин ихэсч сайжирдаг байна.
Энэхүү нийтлэл нь зүрх уушигны сэхээн амьдруулалтад чиглэсэн ба энэ нь сэхээн амьдруулах тусламжийн зөвхөн нэг тал нь юм. Эмийн эмчилгээ, зүрхний дефибрилляци, амьсгалын замын инвазив процедур болон олон төрлийн оношилгооны маневрууд зэрэг бусад үйлдэл нь энэ сэдвийн хүрээнд багтаагүй болно.
Indications
Зүрх уушигны сэхээн амьдруулалтыг ухаангүй байгаа, пульсгүй болох нь тогтоогдсон аливаа хүнд яаралтай хийнэ. Зүрхний цахилгаан идэвхижлийн үнэлгээг хурдавчилсан "rhythm strip" бичсэнээр зүрх зогсолтын төрөлийн талаарх нарийвчилсан дүгнэлтийг өгч улмаар нэмэлт эмчилгээний сонголтыг зааж өгнө.
Зүрхний үр нөлөө бүхий цахилгаан идэвхижил алдагдах нь өөрөө аяндаа үүсэх цусан хангамжгүй арритмийн үед, заримдаа малигнант арритмийн улмаас бий болно. Ихээхэн түгээмэл цусан хангамжгүй арритмийг дурдвал
o Ховдолын фибрилляци (VF)
o Пульсгүй ховдолын тахикарди (VT)
o Пульсгүй цахилгаан идэвхижил (PEA)
o Асистол
o Пульсгүй брадикарди
Ховдолын фибрилляци болон пульсгүй ховдолын тахикардийн үед яаралтай дефибрилляци хийх нь амьд үлдэх хувийг сайжруулдаг хэдий ч хэмнэлийг тодорхойлохын өмнө зүрх уушигны сэхээн амьдруулалтыг эхлэх нь зүйтэй ба дефибрилляторыг авчирч цэнэглэх хүртэл тасралтгүй үргэлжлүүлэх нь зүйтэй. Түүнчлэн зүрх уушигны сэхээн амьдруулалтыг дефибриллятороор шок өгсөний дараа залгуулан яаралтай сэргээн хийж пульсаци бий болтол үргэлжлүүлэх хэрэгтэй. Зүрх уушигны сэхээн амьдруулалтын үед ингэж “шокийн өмнөх завсарлага” авсанаар бага зэргийн дефибрилляциар амжилтанд хүрч өвчтөнийг сэргээдэг болохыг судалгаагаар тогтоожээ. Seattle дэхь эмнэлэгээс гадуурх зүрх зогсолтыг хамарсан нэгэн судалгаанд ховдолын фибрилляцийн үед дефибрилляци хийснээр өвчтөнүүдийн 84%-д пульс буцаад сэргэж байсан байна. Дефибрилляци нь ихэнх тохиолдолд ихээхэн үр дүнтэй бөгөөд ашиглахад хурдан байдаг.
Contraindications
o Зүрх уушигны сэхээн амьдруулалтын цорын ганц, туйлын эсрэг заалт нь Сэхээн амьдруулахаас татгалзах-Do Not Resuscitate (DNR) буюу тусгайлсан удирдамжид тодорхойлсоны дагуу тухайн хүн зүрх зогссон тохиолдолд сэхээн амьдруулахгүй байхыг хүссэн үед зүрх уушигны сэхээн амьдруулалт хийхгүй
o Зүрх уушигны сэхээн амьдруулалт хийх харьцангуй эсрэг заалт нь эмнэлэгийн мэргэжилтэн сэхээн амьдруулах аливаа оролдлого нь хий хоосон, бүтэлгүй гэдгийг мэдсэн, энэ нь дэлгэцийн хяналтат шинжилгээгээр бүрэн төгс батлагдсан байх юм.
Anesthesia
Зүрх зогссон хүн нь ухаангүй байдаг тул зүрх уушигны сэхээн амьдруулалт хийх үед ихэнхдээ мэдээгүйжүүлэх агент хэрэггүй байдаг.
Equipment
Зүрх уушигны сэхээн амьдруулалт нь ихээхэн энгийн дүрэмтэй ба тусгай багаж хэрэгсэлгүйгээр ямарч газар хийж болно.
Нийтлэг урьдчилан сэргийлэлт (бээлий, маск, өмсгөл г.м)-ийг авсан байх нь зүйтэй. Хэдий тийм ч зонхилон тохиолдох эмнэлгээс гадуурх зүрх уушигны сэхээн амьдруулалтын үед дурдсан хамгаалалтгүй байхад зүрх уушигны сэхээн амьдруулалт хийх явцад өвчин дамжиж байсан тохиолдол байдаггүй.
Зүрх уушигын сэхээн амьдруулалтыг багаж хэрэгсэлгүй хийх боломжтой ч зөв техникээр гүйцэтгэх нь амин чухал
Зарим эмнэлэг болон яаралтай тусламж үзүүлэгч төвүүд нь механик цээж дарагч төхөөрөмжийг хэрэглэдэг боловч судалгаагаар эдгээр төхөөрөмж нь өндөр чанартай гарын даралтаас илүү үр нөлөөтэй байж чаддагүй байна
Түүнчлэн эрүүл мэндийн бусад системд зүрх уушигны сэхээн амьдруулалтыг цахим байдлаар хянах хэрэгсэл нэвтрүүлж, тусламж үзүүлэгчидийг видео кассетаар хангаж байгаа ба ингэснээр зүрх уушигны сэхээн амьдруулалтын үеийн цээжний даралтын чанарыг сайжруулахад нэмэр болж байгаа юм
Амьсгалуулах хэрэгсэл байхгүй үед хиймэл амьсгалыг тусламж үзүүлэгч ам-ам техник ашиглан өгч болно
Advanced Cardiac Life Support (ACLS)-ийн тусламж үзүүлэгч (эмч, сувилагч, эмнэлэгийн мэргэжилтэн) өвчтөний мөгөөрсөн хоолой руу шууд эндотрахеал гуурс оруулах (интубаци тавих)-ыг аргыг сонгон хийж болох ба ингэснээр амьсгалуулах үйл ажиллагаа ихээхэн ашигтай, үр нөлөөтэй хийгдэнэ
Зүрх зогссон үед хэрэглэгддэг нэмэлт төхөөрөмж нь зүрхний дефибриллятор юм. Энэхүү төхөөрөмж нь өвчтөний цээжинд байрлуулсан 2 электродоор цахилгаан шок өгдөг бөгөөд зүрхний хэвийн цусаар хангагч хэмнэлийг сэргээж өгдөг
Positioning
Зүрх уушигны сэхээн амьдруулалт нь өвчтөн харьцангуй хатуу гадаргуу дээр түрүүлгээ харж хэвтсэн байхад ихээхэн хялбар бөгөөд үр дүнтэй хийгддэг. Ингэснээр өвчүүний даралтыг үр дүнтэй гүйцэтгэх боломжтой. Гудас болон зөөлөн материал дээр үзүүлж буй зүрх уушигны сэхээн амьдруулалт нь үр нөлөө багатай байна.
Эрүүл мэндийн тусламж үзүүлэгч нь даралт өгөхдөө өвчтөний дээр хангалттай өндөрт байрлах ба өөрийн биеийн жинг ашиглан цээжин дээр хангалттай хэмжээгээр дарна.

Зүрх уушигны сэхээн амьдруулалтын байрлал. Video courtesy of Daniel Herzberg, 2008.
o Эмнэлэгийн нөхцөлд өвчтөн төмөр дамнуурга юмуу орон дээр байгаа үед ихэвчлэн орыг доошлуулах эсвэл тусламж үзүүлэгч шаттай сандал дээр зогсох хэрэгтэй болдог
o Эмнэлэгээс гадуурх нөхцөлд өвчтөн ихэвчлэн шалан дээр байрласан байдаг ба тусламж үзүүлэгч өвчтөний биеийн дагуу өвдөглөсөн байдалтай байна.
Technique
Ухаангүй, насанд хүрсэн хүнд зүрх уушигны сэхээн амьдруулалт нь амьсгалын замыг чөлөөлөх маневр болох толгойх гэдийлгэх, эрүүг өргөх үйлдлээр эхлэх ба өвчтөн амьсгалж байгаа эсэхийг тогтооно.
Амьсгалуулж эхлэхийн өмнө өвчтөний ам руу харж амьсгалын замыг тагласан гадны биед байгаа эсэхийг шалгаж улмаар саадыг арилгана. Амьсгалын замд саадтай байгаа үед зүрх уушигны сэхээн амьдруулалт хийхэд амьсгалуулалт хийгээд хүчилтөрөгчөөр хангах явц үр дүнгүй болдог ба гипоксеми улам хүндрэхэд хүргэнэ.
Үр дүнтэй ам-амаар амьсгалуулалт нь амьсгалуулалт бүрийн үед цээж тэлэгдэж байгаагаар тодорхойлогддог. Цээжний тэлэгдэл ажиглагдахгүй байх нь амыг хангалттай битүүлж үмхээгүйг юмуу амьсгалын замын бөглөрөл байгааг илтгэнэ. Энэ мэт 2 амьсгалуулалтыг цээжний 30 даралт бүрийн дараагаар залгуулан өгч байх нь зүйтэй (зүрх уушигны сэхээн амьдруулалтын 30:2 цикл). Амьсгалуулалт дуусангуут даралтыг дахин эхлүүлнэ.
o Боломжтой бол barrier device (pocket mask or face shield) хэрэглэнэ
o Ихэнх тохиолдолд эрүүл мэндийн тусламж үзүүлэгч нь эерэг даралтын амбуу маскийг (BVM) хэрэглэдэг ба энэ нь уутыг шахах үед агаарыг уушиг руу шахаж өгдөг.
o Зарим нэмэлт төхөөрөмжийг амбуу масктай цуг хэрэглэж болох ба үүнд oropharyngeal болон nasopharyngeal гуурсууд орно.
Хэрэв өвчтөн амьсгалахгүй бол тусламж үзүүлэгч ам юмуу амбуу маск ашиглан 2 амьсгалуулалт өгнө
Ам-амаар амьсгал өгөх. Аврагч эрүүг өргөн амьсгалын замыг баттай чөлөөлөн хамрын нүхийг битүүлж чимхэн агаар нэвтрүүлэхгүй битүүмжилнэ. 2 амьсгал өгсөний дараа залгуулж 30 даралт хийнэ.

Ам-амаар амьсгал өгөх.

Зүрх уушигны сэхээн амьдруулалтын амьсгалуулалт. Video courtesy of Daniel Herzberg, 2008.
Ам-амаар техникийг дараах байдлаар гүйцэтгэнэ.
o Өвчтөний хамрын нүхийг чимхэж хаана
o Тусламж үзүүлэгч амаараа өвчтөний амыг бүрэн таглаж байхаар байрлуулна
o Тусламж үзүүлэгч ойролцоогоор 1 секундын турш өвчтөний цээжийг тэлэгдтэл хангалттай хүчээр амьсгал өгнө
Амбуу маск юмуу амьсгалын замын инвазив техникийг дараах байдлаар гүйцэтгэнэ.
o Тусламж үзүүлэгч маск болон өвчтөний нүүрний хоорондох зайг баттай битүүмжилнэ.
o Уутыг нэг гараараа ойролцоогоор 1 секундын турш базах ба хамгийн багадаа 500мл агаарыг өвчтөний уушиг руу шахаж оруулна.
Дараагаар нь тусламж үзүүлэгч өвчтөний гүрээний юмуу гуяны пульсийг шалгана
Хэрэв өвчтөн пульсгүй байвал цээжний даралтыг эхлүүлнэ

Цээжний даралт өгөх байдал. Аврагч гараа тэнийлгэн өвчүүний голд давхарлан байрлуулна. Цээжний даралтыг минутанд 100 даралт байхаар бодож өгнө.

Зүрх уушигны сэхээн амьдруулалтын цээжний даралт. Video courtesy of Daniel Herzberg, 2008.
o Нэг гарыг өвчтөний өвчүүн дээр байрлуулж нөгөө гарыг эхний гарын дээр байрлуулах ба хуруунуудыг орооцолдуулж атгана
o Тохойг тэнийлгэсэн байх ба тусламж үзүүлэгч өвчтөний чанх дээрээс тулна
o Тусламж үзүүлэгч цээжийг 1,5-2 инчээр доош дарна
o Цээжийг чөлөөлж бүрэн тэлэгдэх боломж олгоно
o Гараа байранд нь хэвээр байлгах ба даралтыг минутанд 100 удаа байхаар тооцож 30 удаа давтана
30 даралтын дараа 2 амьсгал өгнө
Энэхүү бүхэл бүтэн процессыг пульс дахин бий болтол юмуу өвчтөнийг эцсийн тусламж үзүүлэхээр тээвэрлэх хүртэл давтана
Цээжний даралтыг аль болох хурдан байлгах ба өөр нэг тусламж үзүүлэгч эхний тусламж үзүүлэгч ядрах үед солигдон хийхэд бэлэн байх нь зүйтэй
Тусламж үзүүлэхдээ даралтын хооронд өвчтөн дээр тулж болохгүй ба ингэснээр цээж тэлэгдэхгүй байх, цусны урсгал муудахаас сэргийлнэ.
Интубаци тавигдсан өвчтөнд даралтыг тасралтгүй өгсөөр байх ба ингэх үедээ минутанд 8-10 байхаар бодож амьсгал өгнө
Дээр дурдсан техникүүд нь basic cardiac life support (BCLS)-ийн удирдамжид дурдсан зүрх уушигны сэхээн амьдруулалтын өвөрмөц техник юм. Эмнэлэгийн нөхцөлд эсвэл эмнэлэгийн мэргэжилтэн хийгээд мэргэшсэн тусламж үзүүлэгч эмнэлэгээс гадуурх нөхцөлд зүрх зогссон тохиолдолтой тулгарвал Advanced Cardiac Life Support (ACLS)-ийн удирдамж дахь эм хэрэглэх, ЭКГ мониторинг, дефибрилляци хийх болон амьсгалын замын инвазив процедур зэрэг зүрх зогсолтын үеийн ихээхэн үр нөлөө бүхий эмчилгээг авч хэрэгжүүлнэ.
Pearls
Зүрх уушигны сэхээн амьдруулалтын үед цээжийг дарахдаа санаж байх гол зүйл нь хурдан хүчтэй түлхэх юм
Цээжийг дарахдаа ядарталаа аль болох хурдан дарна. Эхний аврагч ядарсан үед өөр тусламж үзүүлэгч солигдоход бэлэн байх нь зүйтэй
Тусламж үзүүлэхдээ даралтын хооронд өвчтөн дээр тулахгүй байх хэрэгтэй ба ингэснээр цээж тэлэгдэхгүй байх, цусны урсгал муудахаас сэргийлнэ
Хурдан, өндөр чанартай зүрх уушигны сэхээн амьдруулалтыг үзүүлэх (зүрх зогссон минутаас эхлэн) нь амьд үлдэхэд шийдвэрлэх хүчин зүйл юм
Хэрэв тусламж үзүүлэгч сэхээн амьдруулалтыг зөв хийх эсэхдээ эргэлзэж байгаа бол зүрх уушигны сэхээн амьдруулалт хийхээр оролдох нь юу ч хийхгүй байснаас дээр болохыг анхаараарай. Ихэнх хүмүүст ам-амаар амьсгалуулалт хийх нь эвгүйцмээр зүйл байдаг. Хэрэв амьсгал өгөхөд тийм ч тохиромжтой биш санагдвал цээжний даралтыг дангаар хийх нь юу ч хийхгүй байснаас дээр байдаг.
Complications
Цээжний даралтыг гүйцэтгэх явцад хавирга юмуу өвчүүний хугарал тохиолдож болдог боловч иймэрхүү хугарлын тохиолдол ихэнхдээ бага байдагийг анхаарах хэрэгтэй
Инвазив бус амьсгалуулалтын аргыг (ам-амаар, амбуу маскаар) ашиглан хиймэл амьсгал хийх үе ходоод хийлэгдэх нь элбэг. Энэ үед өвчтөн бөөлжиж улмаар амьсгалын зам бөглөгдөх юмуу аспираци болоход хүрнэ. Энэхүү асуудалыг агаарыг улаан хоолой руу орохоос сэргийлсэн инвазив гуурсыг амьсгалын замд оруулсанаар арилгаж болно.
Зүрх уушигны сэхээн амьдруулалтыг яг ёсоор нь хийх үед тусламж үзүүлэгч нэлээд ядардаг. Өндөр чанартай зүрх уушигны сэхээн амьдруулалтыг тогтвортой хийж, тусламж үзүүлэгчийг ядраахгүй, гэмтээхгүй байхын тулд боломжтой бол шинэ тусламж үзүүлэгч 2-3 минут тутамд солигдож байх нь зүйтэй. (жишээ нь тусламж үзүүлэгчид солигдох буюу цээж дарагчийг амарч байх зуур өөр аврагч зүрх уушигны сэхээн амьдруулалтыг үргэлжлүүлэх)
American Heart Association CPR Guidelines
2005 онд American Heart Association Emergency Cardiovascular Care Committee (ECC)-аас зүрх уушигын сэхээн амьдруулалтын шинэ удирдамжийг гаргажээ. Энэхүү удирдамжаар даралт/амьсгалуулалтын харьцаа 15:2 байсныг 30:2 болгон өөрчилж даралтад чухал ач холбогдол өгчээ.
Сүүлийн үеийн зарим судалгаагаар эмнэлэг болон яаралтай тусламжийн төвүүд дэхь зүрх уушигны сэхээн амьдруулалтын чанарыг ажиглахад тусламж үзүүлэгчид зүрх уушигны сэхээн амьдруулалтыг ECC-ийн удирдамж дахь стандартын дагуу гүйцэтгэхгүй байжээ. Ялангуяа тусламж үзүүлэгчид нь цээжний даралтын гүн болон тоог дутуу хийж, өгч буй амьсгалуулалт нь өндөр хувьтай байсан байна. Бусад судалгаагаар цээж даралтын тоо болон гүн нь амьд үлдэхэд хангалтгүй байгааг тогтоосон байна.
Дэлхий нийтээрх зүрх уушигны сэхээн амьдруулалтын судалгаан дахь өөр нэг идэвхитэй хэлцэгдэж буй маргаан нь эмнэлэгээс гадуурх нөхцөлд тусламж үзүүлэгч зүрх уушигны сэхээн амьдруулалт хийж байх бүхий л хугацаанд амьсгалуулалт өгөх эсэх асуудал юм. Зарим судалгаагаар амьсгал өгч байх зуур даралтыг зогсоох нь өвчтөнд гарах үр дүнд муу байж болно гэж зөвлөдөг. Тусламж үзүүлэгч 2 амьсгал өгөх зуур даралтаа зогсоосноор цусны урсгал мөн адил зогсож, өмнөх даралтуудын үед бий болгосон цусны даралт түргэн унахад хүргэдэг байна. Энэхүү мэдээллийг ECC 2010 онд гарах зүрх уушигны сэхээн амьдруулалтын дараагийн удирдамждаа анхаарах болно гэжээ.
Эх сурвалж: www.emedicine.com / Clinical Procedures / Cardiothoracic Procedures / Cardiopulmonary Resuscitation (CPR)
Thursday, August 20, 2009
Зүрхний дүүргэлтийн дутагдалтай өвчтөнүүдийн зүүн ховдолын гүйцэтгэлд хамрын тасралтгүй үргэлжлэх амьсгалын замын эерэг даралт (CPAP)-ын үр нөлөө
Background: Цээжний хөндийн эерэг даралт нь зүүн ховдолын трансмурал даралтыг бууруулах замаар өмнөх ба дараах ачааллыг бууруулдаг ба зүүн ховдолын хөөлтийн хувийг ихэсгэж өгдөг. Нүүрний эсвэл хамрын маскаар өгөх тасралтгүй үргэлжлэх амьсгалын замын эерэг даралт нь (CPAP) нь зүрхний төрөлхийн дутагдал дутагдал (CHF) бүхий өвчтөнүүдийн зүрхний гаргалтыг нэмэгдүүлж өгдөг ба CPAP-ыг клиникийн хэрэгцээнд эмийн бус эмчилгээний арга болгон хэрэглэдэг.
Methods: Зүүн ховдолын хөөлтийн хувь бага (28,8%), зүрхний дутагдалын стандарт эмчилгээ хийлгэж буй 21 өвчтөнд (13 эрэгтэй, 8 эмэгтэй дундаж нас 65,13) хамрын CPAP хавсран хэрэглэв. CHF-ийн шалтгаан 15 өвчтөнд зүрхний ишеми өвчин, 6 өвчтөнд идиопатик тэлэгдэлийн кардиомиопати байв. Өвчтөнүүдийн 12 нь NYHA-н II ангилалд 9 нь III ангилалд байсан. Цусны даралт (BP), зүрхний цохилт (HR), амьсгалын тоо (RR), хүчилтөрөгчийн хангалт (SpO2)-ийн үзүүлэлтийг тэмдэглэсэн. Мөн зүрхний гаргалт (CO), зүрхний индекс (CI)-ийг Допплер эхокардиографигаар хэмжсэн ба хамрын CPAP (8cm H2O)-ийг өвчтөнүүдэд 10мин хэрэглэсэн. Бүх хэмжилтүүдийг CPAР дууссаны дараа дахин хэмжиж үзсэн болно.
Results: Бүх өвчтөнүүдэд СРАР нийцтэй байсан. Зүрхний цохилт (83,12/min-аас 83,18/min болсон) болон диастолын даралт (63,15 mmHg-аас 68,18 mmHg болсон)-д мэдэгдэхүйц өөрчлөлт гараагүй ба харин систолын даралт (113,23 mmHg-аас 120,29 mmHg болсон) бага зэрэг нэмэгдсэн (p<0,02) байсан. Амьсгалын тоо 24,4/мин-аас 21,2/мин болж багассан (p=0.0001) хүчилтөрөгчийн хангалт 93,5%-аас 95,4% болж нэмэгдсэн (p=0.01) байв. Зүрхний гаргалт (3.71.0-ээс 4,01.0л/мин болсон) (р=0,02) болон зүрхний индекс (2.20.6-аас 2.40.6л/мин/м2) (p=0.04) болж мэдэгдэхүйц нэмэгдсэн байв.
Conclusions: СРАР нь архаг CHF бүхий өвчтөнүүдийн зүүн ховдолын үйл ажиллагаа болон зарим амьсгалын параметрийг сайжруулдаг байна. Иймд энэ нь CHF бүхий симптоматик өвчтөнүүдийн нэмэлт эмчилгээнд хэрэгтэй байж болох юм.
Key words: CPAP, зүрхний дүүргэлтийн дутагдал
Effect of Nasal Continious Positive Airway Pressure Ventilation on Left Ventricular Performance In Patients with Congestive Heart Failure
Methods: Зүүн ховдолын хөөлтийн хувь бага (28,8%), зүрхний дутагдалын стандарт эмчилгээ хийлгэж буй 21 өвчтөнд (13 эрэгтэй, 8 эмэгтэй дундаж нас 65,13) хамрын CPAP хавсран хэрэглэв. CHF-ийн шалтгаан 15 өвчтөнд зүрхний ишеми өвчин, 6 өвчтөнд идиопатик тэлэгдэлийн кардиомиопати байв. Өвчтөнүүдийн 12 нь NYHA-н II ангилалд 9 нь III ангилалд байсан. Цусны даралт (BP), зүрхний цохилт (HR), амьсгалын тоо (RR), хүчилтөрөгчийн хангалт (SpO2)-ийн үзүүлэлтийг тэмдэглэсэн. Мөн зүрхний гаргалт (CO), зүрхний индекс (CI)-ийг Допплер эхокардиографигаар хэмжсэн ба хамрын CPAP (8cm H2O)-ийг өвчтөнүүдэд 10мин хэрэглэсэн. Бүх хэмжилтүүдийг CPAР дууссаны дараа дахин хэмжиж үзсэн болно.
Results: Бүх өвчтөнүүдэд СРАР нийцтэй байсан. Зүрхний цохилт (83,12/min-аас 83,18/min болсон) болон диастолын даралт (63,15 mmHg-аас 68,18 mmHg болсон)-д мэдэгдэхүйц өөрчлөлт гараагүй ба харин систолын даралт (113,23 mmHg-аас 120,29 mmHg болсон) бага зэрэг нэмэгдсэн (p<0,02) байсан. Амьсгалын тоо 24,4/мин-аас 21,2/мин болж багассан (p=0.0001) хүчилтөрөгчийн хангалт 93,5%-аас 95,4% болж нэмэгдсэн (p=0.01) байв. Зүрхний гаргалт (3.71.0-ээс 4,01.0л/мин болсон) (р=0,02) болон зүрхний индекс (2.20.6-аас 2.40.6л/мин/м2) (p=0.04) болж мэдэгдэхүйц нэмэгдсэн байв.
Conclusions: СРАР нь архаг CHF бүхий өвчтөнүүдийн зүүн ховдолын үйл ажиллагаа болон зарим амьсгалын параметрийг сайжруулдаг байна. Иймд энэ нь CHF бүхий симптоматик өвчтөнүүдийн нэмэлт эмчилгээнд хэрэгтэй байж болох юм.
Key words: CPAP, зүрхний дүүргэлтийн дутагдал
Effect of Nasal Continious Positive Airway Pressure Ventilation on Left Ventricular Performance In Patients with Congestive Heart Failure
Wednesday, August 19, 2009
Cardiac Catheterization (Left Heart)
Historical Perspective of Cardiac Catheterization
1844 онд Claude Bernard буулгын вен болон гүрээний артериас сөрөг ойртолтоор дамжуулан морины зүрхний баруун зүүн ховдолд хоёуланд нь амжилттай катетер оруулсан байна. Тэрээр зүрхний физиологийн талаарх шинжлэх ухааны анхны судалгааг хийсэн бөгөөд өнөөдрийн бидний мэдэх зүрх сэтгүүрдэлтийн суурийг тавьсан юм.
1929 онд Германы Eberswalde-д Werner Forssmann гэх 25 настай мэс заслын дадлагажигч анх удаа амьд хүний зүрхэнд (өөрийнхөө зүрхэнд) амжиллтай катетер оруулсан байна. Тэрээр флюроскопын хяналтын доор зүүн antecubital венээр дамжуулан өөрийн баруун тосгуурт катетерийг амжилттай оруулсан ба дараагаар нь үүнийгээ сайжруулан радиологийн тасагт цээжний рентген зураг авчээ. Гэвч түүний оролдлого үнэлэгдээгүйгээр барахгүй нилээд их эсэргүүцэл, шүүмжлэлтэй тулгарсан юм. Хэдий тийм ч 1956 онд тэрээр анагаах ухааны салбар дахь Нобелийн шагналыг бусад инвазив кардиологийг санаачлагчидын (Andre Cournand болон Dickenson Richards) хамт хүртжээ.
Andre Cournand болон Dickenson Richards нарын ажлыг хүртэл инвазив кардиологийн хөгжил удаашралтай байсан бөгөөд тэд хүний баруун зүрхний физиологийн талаарх анхын дэлгэрэнгүй судалгааг хийжээ.
1947 онд Louis Dexter баруун зүрхний сэтгүүрдэлтийн клиник хэрэглээг дэлгэрүүлж төрөлхийн зүрхний эмгэгтэй өвчтөнд судалгаа хийж уушигны артерийн баганын даралтыг тодорхойлсон нь клиникийн хувьд чухал хэмжилт болсон байна. Энэ үеэс гемодинамикийн хэмжилтийн үнэлгээ бүрэн гүйцэд хийгдэж цаашдын хөгжил нь хурдацтай болжээ.
Cardiac catheterization and coronary angiography
Инвазив бус тестийн арга барил хийгээд нарийвчлал сайжирсаар байгаа боловч зүрх сэтгүүрдэлт нь гемодинамикийн үнэлгээний стандарт хэвээр байсаар байна. Зүрх сэтгүүрдэлт нь зөвхөн зүрхний дотоод даралтын хэмжээг тодорхойлоод зогсохгүй хүчилтөрөгчийн хангалт болон зүрхний гаргалтын хэмжээг тодорхойлоход тусална. Гемодинамикийн хэмжилт нь ихэвчлэн зүүн ховдолын үйл ажиллагааны үнэлгээ болох зүүн вентрикулограм ба титмийн ангиографи гэсэн хос үзүүлэлттэй байдаг.
Титмийн ангиографи нь титмийн артерийн эмгэгийг оношлох стандарт шалгуур байсаар байгаа ба титэм судасны анатомийг дүрслэхэд хэрэглэгдэх гол арга юм. Мөн нэмэлтээр гэмтэлийн байрлал, хүндийн зэрэг болон бүтэцийг тодорхойлоно. Титмийн ангиографи нь титмийн цусны урсгалд дээд зэргийн үнэлгээ өгөх, коллатерал судасжилтыг тодорхойлох боломж олгодог. Титмийн ангиограм болон зүүн вентрикулограмын өөрчлөлтүүдийн хоорондох хамаарал нь дахин судасжуулах процедурын дүнд амьдрах чадвартай байж болохуйц миокардийн талбайг тогтоох боломж олгоно. Зүүн ховдолын үйл ажиллагааг нэмэлтээр тосгуурын хэм үүсгэгч, хөдөлгөөнтэй дасгал болон эмийн бодис ашиглан ачаалал үүсгэн үнэлж болно.
Preparation of the Patient for Cardiac Catheterization
Процедурын өмнө эмч өвчтөнд эрсдэл хийгээд ач тусыг бүрэн гүйцэд тайлбарлаж өвчтөнөөс зөвшөөрсөн бичиг авах нь зүйтэй ба өвчтөн хийгээд гэр бүлийнхэний асуултанд хариулах хэрэгтэй. Эмч-өвчтөн ойр дотно холбоотой байх нь процедураас айх айдсыг бууруулахад чухал. Процедурын өмнө бүрэн асуумж, бодит үзлэг, цусны дэлгэрэнгүй шинжилгээ, цусны биохими, цээжний рентген зураг болон ЭКГ хийсэн байх шаардлагатай.
Инсулин хамааралт чихрийн шижин, бөөрний дутагдал, захын судасны эмгэг, тодосгогчид харшилтай болон удаан хугацаагаар антикоагулянт хэрэглэж буй өвчтөнүүдэд тусгайлан анхаарах хэрэгтэй ба учир нь эдгээр нөхцөлүүд нь процедур хамааралт хүндрэлд хүргэх өндөр эрсдэлтэй. Процедурын өмнө тохирсон эмчилгээг хийх нь эдгээр эрсдэлийг багасгаж өгдөг. Жишээ нь тодосгогчийг шахахын өмнө хүрэлцэхүйц хэмжээний шингэн сэлбэх нь тодосгогчоос хамааралт нефропати үүсэх эрсдэлийг багасгах ба процедурын өмнө кортикостероид эмчилгээ хийснээр тодосгогчоос үүдэлтэй харшлын урвалыг бууруулах боломжтой. Натрийн бикарбонат, теофиллин болон ацетилцистейнээр процедурын өмнө эмчилгээ хийх нь нефропротектив үйлдэлтэй болох нь батлагдаад байна.
Өвчтөн процедураас өмнө хамгийн багадаа 8 цаг өлөн байх нь зүйтэй. Процедурын өмнө сул тайвшруулах эм хэрэглэх нь нийтлэг бөгөөд зарим тохиолдолд дифенгидрамин юмуу наркотик хэрэглэдэг.
Catheters and Associated Equipment
Процедурт нэг удаагийн, хэд хэдэн төрлийн багаж хэрэглэгдэнэ. Үүнд хоорондоо ялгаатай олон төрлийн катетер, wire, зүү, тариур, introducer sheaths болон stopcock (зогсоох гох) орно. Баруун зүрхний даралтыг хэмжихэд ихэвчлэн Swan-Ganz-ийн катетер ашигладаг ба зүрхний тасалгаа бүрээс цус цуглуулж хүчилтөрөгчийн хангалтыг хэмжиж, зүрхний гаргалтыг тодорхойлно. Зүүн ховдолын дотоод даралтыг хэмжихэд ихэвчлэн гахайн сүүл хэлбэрийн катетерийг сонгож хэрэглэх ба энэ төрлийн катетерийг зүүн ховдолын болон гол судасны ангиографид ашигладаг. Титмийн болон судас залгах ангиографиг гүйцэтгэхэд зориулсан олон төрлийн хэлбэр бүхий катетер бий. Катетерийн гадна диаметрийг French (F) хэмээх нэгжээр хэмжих ба 1F нь 0,33мм-тэй тэнцүү байна. Катетерийн дотоод диаметр нь хийсэн материалын зузаанаас шалтгаалж гадна диаметрээс бага байна.
Ямар катетер хэрэглэх нь дараах хэдэн хүчин зүйлээс шалтгаална.
1. Судасны болон зүрхний анатоми
2. Эмнэл зүйн янз бүрийн байрлалуудад титэм артери болон зүрхний тасалгаануудыг хангалттай тодруулах хэрэгцээ
3. Катетерийн залагдах хир хэмжээ болон судасны гэмтэл, хүндрэл үүсгэх хэмжээ хязгаар
4. Артерийн нэвтрэлтийг гуяны артери, дээд мөчний артерийн алинаар дамжуулж хийх
Том диаметр (7-10F) бүхий катетерийн залагдах болон мэдрэгдэх байдал сайн байдаг боловч эдгээр нь титэм болон захын судасыг гэмтээх өндөр чадамжтай байдаг. Эсэргээрээ жижиг катетер нь (4-6F) гэмтээлт бага байж сэтгүүрдэлтийн дараа амбулоторийн хяналтад эрт гарах боломж олгодог боловч тодорхой газруудад тодосгогчийг дамжуулах нь хязгаарлагдмал байж болох ба ингэснээр процедурын чанарыг бууруулна. 6F оношилгооны катетерийг ердийн ангиографид өргөн хэрэглэдэг бөгөөд учир нь энэхүү катетер нь шаардлагатай нөхцөлүүдийг сайн хангасан байдаг.
Түүнчлэн хэрэгцээгүй байж болох ч судасны богино, нэвтрэх sheath нь артерийн нэвтрэлт болон олон дахин катетер солих үйлдлийг хөнгөвчилж өгдөгөөрөө зайлшгүй шаардлагатай. Бүх катетер болон sheath нь guidewire дээгүүр урагшлах ба ингэснээр судасны гэмтэлийг бууруулах боломжтой юм. Түгээмэл хэрэглэгддэг wire нь 150см, 0,035 инч J-төрлийн guidewire байдаг.
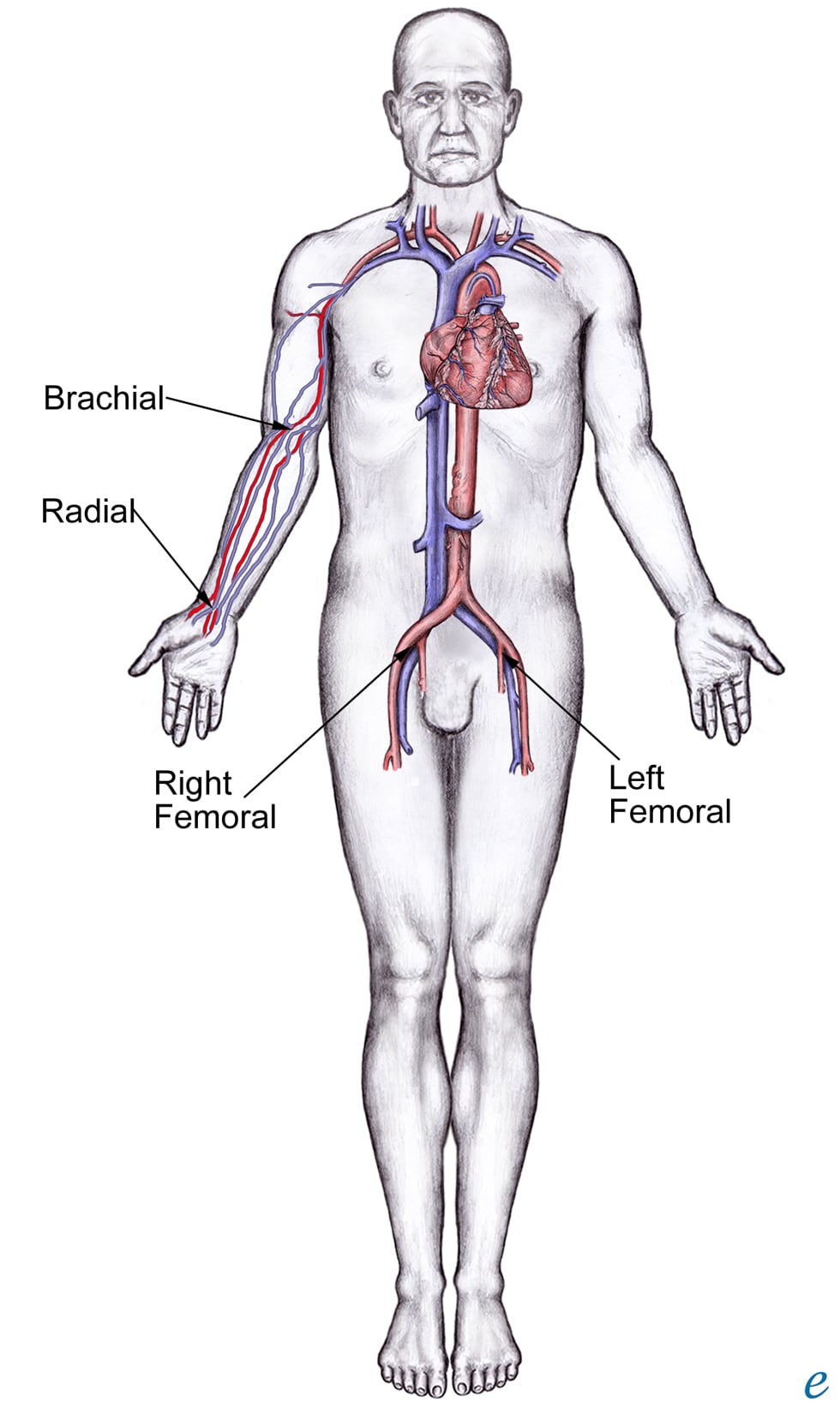
Cardiac catheterization sites.
Pig tail catheter. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Indications and Contraindications
Зүрх сэтгүүрдэх процедур нь зүрхний янз бүрийн эмгэгийг оношлох зорилгоор хийгддэг. Ямарваа нэг инвазив процедур нь ач холбогдол бүхий хүндрэлүүдтэй байдаг учраас зүрх сэтгүүрдэх шийдвэр нь эрсдэлт хүчин зүйлүүдийн нарийн үнэлгээ, өвчтөний бэлтгэл зэрэг дээр суурилж гарах ёстой.
Зүрх сэтгүүрдэлт хийх ерөнхий заалт
Зүрх сэтгүүрдэлт нь дараах заалтуудаар хийгдэнэ.
1. Титэм артерийн эмгэгийн хүндийн зэрэг болон хир хэмжээг тодорхойлох, зүүн ховдолын үйл ажиллагааг үнэлэх
2. Гол судасны юмуу митраль хавхлагын стеноз, дутагдал зэрэг хавхлагын болон миокардийн өөрчлөлтүүдийн хүндийн зэргийг үнэлэх, олон төрлийн кардиомиопатид мэс заслын коррекц хэрэгтэй эсэхийг тодорхойлох
3. Нонинвазив шинжилгээний үр дүнг батлах, нэмэлт мэдээлэл цуглуулах
4. Цээжний өвдөлтийн үүсэлт сэжигтэй юмуу клиник илэрцүүд нь будлиантай өвчтөнд титмийн артерийн эмгэг байгаа эсэхийг тодорхойлох
Зүрх сэтгүүрдэлт хийх эсрэг заалт
Өвчтөн татгалзахыг эс тооцвол туйлын эсрэг заалт байхгүй. Тодорхой зүйл юу гэвэл эрсдэлт хүчин зүйл хийгээд ашиг тусын харьцааг анхаарч үзэх хэрэгтэй. Учир нь олж авах мэдээлэл нь өвчтөнд ашиг тусгүй байх, зарим нэг процедур холбоот эрсдэлт хүчин зүйл нь эсрэг заалт болж болдог.
Харьцангуй эсрэг заалтууд
1. Хүнд хянагдаагүй гипертензи
2. Ховдлын аритми
3. Цочмог харвалт
4. Хүнд анеми
5. Ходоод гэдэсний замын идэвхитэй цус алдалт
6. Радиоидэвхит тодосгогчид харшилтай байх
7. Бөөрний цочмог дутагдал
8. Компенсацгүй дүүргэлтийн дутагдал (patient cannot lie flat)
9. Тодорхойгүй халууралтат өвчин юмуу эмчлэгдээгүй идэвхитэй халдвар
10. Электролитийн өөрчлөлт (гипокалиеми г.м)
11. Хүнд коагулопати
Дурдсан олон хүчин зүйлүүд нь процедурын өмнө засагдах боломжтой ба ингэснээр эрсдэлт хүчин зүйлийг бууруулна. Эдгээр нь тогтмол хадгалагдсан хэвээр байж болох ба энэ үед процедурыг яаралтай тусламжийн газар гүйцэтгэнэ.
Technique and Approach
Зүрх сэтгүүрдэлтийн эрт үед артерийн системд нэвтрэлт хийхийн тулд бугалганы артерийг шууд ил гарган улмаар артерийг шууд мэдэрч байж катетерийг оруулдаг байжээ. Процедурын дараагаар артериотоми болон арьсыг оёж битүүлдэг. Энэхүү сонгодог бугалганы нэвтрэлтийг одоог хүртэл зарим мэс засалчид хэрэглэсээр байгаа юм. Орчин үед ихэнх процедурыг percutaneous (арьсаар дамжуулж) нэвтрэлт ашиглан гуя, шуу, бугалга эсвэл суганы артериар гүйцэтгэж байна. Баруун зүрхний сэтгүүрдэлтийг ихэвчлэн гуя, дотор буулгын юмуу эгэмийн доорх венээр percutaneous нэвтрэлтийн арга барил ашиглан гүйцэтгэдэг.
Дээд мөчидийн артерийн нэвтрэлт (Sone-ийн тодорхойлсон арга барил)
Сонгодог бугалганы артерийн техникийг Mason Sones, MD боловсруулсан бөгөөд тиймдээ ч Sone-ийн арга барил гэж нэрлэгддэг. Одоог хүртэл зарим мэс засалчид бугалаганы артерийг ил гаргах мэс заслыг ашигласаар байгаа боловч орчин үед percutaneous нэвтрэлтийг түгээмэл ашигладаг. 5F юмуу 6F sheath-ийг бугалаганы артерид оруулах ба катетерууд суганы болон эгэмийн доорхи артериудаар хөтлөгдөн гол судасны өгсөх хэсэгт ордог. Титмийн ангиографийг Sone-ийн аль нэг катетер ашиглан гүйцэтгэх бөгөөд катетерийн үзүүр нь гол судасны хавхлагын хавтас хүрээд муруйх шаардлагатай буюу урьдчилан бэлдсэн янз бүрийн хэлбэртэй байна.
Суганы болон шууны артерийн нэвтрэлтийг сонгож хийж болно. Суганы артерийн нэвтрэлт нь дундаж мэдрэл (median nerve)-ийг гэмтээх боломжтой тул үүнээс сэргийлж артерийг бугалга яс руу сайн тулж шахан цусны урсгалыг зогсоож бэлдэх хэрэгтэй. Шууны артерийн нэвтрэлт нь түгээмэл хэрэглэгдсээр байна. Процедурын өмнө Аллены тестийг хийх шаардлагатай ба энэхүү тест нь гарын артерийн нумын саадтай эсэхийг тогтоосноор процедурын үед болон процедурын дараах шууны артерийн бөглөрөлөөс сэргийлэхэд зайлшгүй чухал. Шууны дөхөлтийн үед стандарт катетерийг хэрэглэдэг ба титэм артерийг хялбар сэтгүүрдэх зарим шинэ хэлбэр бүхий катетерууд бий болсоор байна. Шууны артериар дөхөх техникийн гол давуу тал нь судасны томоохон хүндрэлийн тохиолдол бага, өвчтөн процедурын дараа богино хугацаанд хөдөлж явах боломжтой болдог. Сул тал нь мэс засалчаас удаан хугацааны дадлага шаардахаас гадна ховор тохиолдолд артерийн хүнд спазм үүсч катетерийн залагдалтыг бууруулдаг.
Ерөнхийдөө дээд мөчний артерийн нэвтрэлтийг өвчтөн хэрэв ташаа болон гуяны артерийн атеросклерозтой, өмнө эдгээр судасны аль нэгэнд нь судас залгуулж байсан юмуу хүнд таргалалтын улмаас хэвийн байрлалаар нэвтрэлт хийхэд хүндрэлтэй болсон үед хийнэ.
Доод мөчидийн артерийн нэвтрэлт
Доод мөчдөөр нэвтрэхэд хэрэглэдэг байрлал нь гуяны ерөнхий артери юм. Гуяны артериар титмийн ангиографиг гүйцэтгэхэд ашигладаг катетерийг Melvin Judkins, MD хөгжүүлсэн тул энэхүү аргыг ихэнхдээ Judkins-ийн техник гэдэг. Энэхүү түгээмэл хэрэглэдэг аргын гүйцэтгэгч катетерийг баруун болон зүүн титмэн артерийн гэж ялгана. Гахайн сүүл катетерийг зүүн ховдолын даралт хэмжих болон зүүн вентрикулограм хийхэд түгээмэл ашигладаг.
Энэ техникийн үед гуяны ерөнхий артериар оновчтой нэвтрэлт хийх нь бэрхшээлтэй байдаг. Гуяны ерөнхий артерийн дээгүүр юмуу доогуур артерийн хатгалт хийсэн бол судасны хүндрэл нэмэгдэнэ. Энэхүү аргын гол давуу тал нь хялбар бөгөөд бодит аюулгүй бол гол сул тал нь процедур дууссаны дараа хэвтэрийн дэглэмд удаан хугацаанд (2-6цаг) байх хэрэгтэй болдог. Олон төрлийн артерийн хаагч хэрэгсэлүүд бий болсон нь цусыг хурдан тогтоох болон хэвтэрийн дэглэмд байх хугацааг мэдэгдэхүйц богиносгосон байна. Хэдий тийм ч эдгээр артери хаагч хэрэгсэлийн хүндрэлийн хувь уламжлалт даралттай боолттой адил байдаг.
Дээд мөчдийн артериуд жижиг диаметртай байдгаас катетерийн бөглөх шинж чанар илүү байдаг. Тиймээс процедурт антикоагуляци хэрэглэх шаардлагатай болдог ба гепариныг түгээмэл хэрэглэдэг. Олон мэс засалчид гуяны артерийн нэвтрэлтийн үед мөн гепарин хэрэглэх нь зүйтэй гэж үздэг ба ялангуяа процедур уртассан, хэд хэдэн катетер солих шаардлагатай үед.
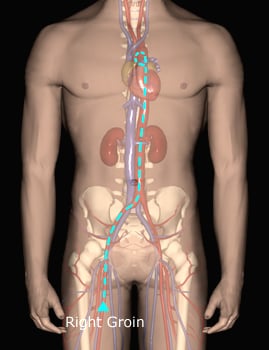
Femoral access. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Зүрх сэтгүүрдэхэд хэрэглэгддэг нэмэлт судасны дөхөлтүүд
Ховор тохиолдолд дээд болон доод мөчийг хоёуланг нь хамарсан хүнд атеросклерозын улмаас ердийн байрлалуудаар нэвтрэлт хийх боломжгүй болдог. Энэ үед нэвтрэлтийг транслумбар дөхөлтөөр гол судасны уруудах хэсгээр хийх ба титмийн ангиографийг стандарт хэлбэр бүхий катетеруудаар гүйцэтгэнэ. Зүүн тосгуур болон зүүн ховдолын сэтгүүрдэлтийг гүйцэтгэхдээ транссептал дөхөлтийг хэрэглэдэг. Энэхүү техник нь тосгуур хоорондын таславчийг катетерийн өмнө байрлах зүүгээр хатгаж зүүн тосгуур болон зүүн ховдолд оруулах замаар хийгдэнэ. Транссептал сэтгүүрдэлтийг гол судасны механик хавхлагатай эсвэл зүүн тосгуурын жинхэнэ даралт чухал шаардлагатай үед хэрэглэдэг. Энэхүү техник нь баруун тосгуурын чөлөөт хана, титмийн синус, гол судасны уг зэрэг зэргэлдээх бүтцийг хатгахаас сэргийлж зүрхний рентген анатомийг нарийн мэддэг байхыг шаарддаг. Хэрэв гол судас болон митрал байрлалдаа хоёуланд механик хавхлагтай өвчтөний зүүн ховдолын гемодинамик чухал шаардлагатай бол зүүн ховдолыг шууд хатгах нь цорын ганц сонголт байж болох юм.
Complications
Intraprocedure Complications
Hypotension
Түр зуурын гипотензи нь их хэмжээний ионжуулсан тодосгогч хэрэглэх үед тохиолдох ба хэрэв ховдолын дүүргэлтийн даралт бага бол илүүтэй тохиолддог. Энэ нь ихэнх тохиолдолд эмчилгээ хэрэггүй байдаг. Бусад шалтгаант ноцтой гипотензи нь яаралтай оношилгоо эмчилгээ шаардана. Ховдолын дүүргэлтийн даралтыг яаралтай хэмжин хэрэв бага бол шингэн сэлбэх байдлаар засах хэрэгтэй. Шаардлагатай бол судсаар нитроглицерин хийх зэргээр давхар эмийн эмчилгээ хийх эсэхийг бодолцох нь зүйтэй. Хэрэв гипотензи нь тогтвортой байвал хэвлийн арын гематомын улмаас үүсэх далд цус алдалт байгаа эсэхийг үнэлэх шаардлагатай ба хэрэв төвийн цусан хангамж мэдэгдэхүйц буурсан бол судас агшаагч эмүүдийг хэрэглэнэ.
Congestive heart failure
Тодосгогч болон процедурт хэрэглэж буй шингэнүүдийн осмос нөлөөний улмаас зүрхний дүүргэлтийн дутагдал үүсч болно. Энэ нь ялангуяа зүүн ховдолын үйл ажиллагааны хэвийн хэмжээний хязгаарт буй өвчтөнүүдэд үүсэх нь элбэг. Энэ үед процедурыг зогсоох ба хүчилтөрөгч, диуретик болон нитроглицеринээр эмчилгээг эхэлнэ.
Chest pain
Цээжний өвдөлт, ялангуяа титмийн ангиографийн үед цээжний өвдөлт тохиолдож болно. Тодосгогч бодисын судас тэлэх нөлөөнд мэдрэг зарим өвчтөнүүдэд титэм судасны эмгэг байхгүй байхад тодосгогчийг шахах бүрт бага зэргийн цээжээр эвгүй оргих мэдрэмж тохиолддог. Хэдий тийм ч титэм артерийн ноцтой эмгэг бүхий өвчтөнд өвдөлт бүхий миокардийн ишеми болон ST сегментийн өөрчлөлт тохиолдоно. Энэ үед ихэвчлэн хэлэн дор юмуу судсаар нитроглицерин хэрэглэх боловч тогтвортой өвдөлт бүхий миокардийн ишемийн шинжтэй бол яаралтай дахин судасжуулалт хэрэгтэй болно.
Arrhythmia
Бага зэргийн аритми (тосгуур болон ховдолын эртэдсэн агшилт, ховдолын дээрх тахикардийн богино тохиолдолууд) нь ихээхэн түгээмэл боловч голдуу эмчилгээ шаардлагагүй байна. Ховдолын тахикарди болон фибрилляци нь ховор боловч яаралтай дефибрилляци хийх шаардлагатай.
Major Complications
Оношилгооны зорилгоор зүрх сэтгүүрдэх үед томоохон хүндрэл гарах эрсдэл 1-2%-иас бага байна. Society of Cardiac Angiography and Interventions Registry-ийн мэдээлсэнээр урьдаас хэлж болох хүндрэлүүдэд 24 цагийн доторх шок, цочмог миокардийн шигдээс, бөөрний дутагдал, кардиомиопати, аортын болон митраль хавхлагийн эмгэг, дасан зохицол муутай зүрхний дүүргэлтийн дутагдал, хүнд гипертензи болон тогтворгүй ангина орно.
Death
Өнгөрсөн 15 жилийн хугацаанд зүрх сэтгүүрдэлтийн улмаасх нас баралтын хувь тогтвортой буурсаар байна. Процедур хамааралт нас баралтын хувь одоо ойролцоогоор 0,08% байгаа юм. Нас барах эрсдэл настай хамааралтай байх ба өвчтөн 60-аас дээш 1-аас доош настай байх нь сэтгүүрдэлтийн улмаасх нас баралтийн хувийг нэмэгдүүлдэг. New York Heart Association-ий үйл ажиллагааны ангилалаар IV ангилал нь I болон II ангилалаас нас барах эрсдэл 10 дахин их байдаг ажээ. Зүүн гол титэм артерийн хүнд нарийсал болон зүүн ховдолын үйл ажиллагаа муу байх нас барах эрсдэлийг адилхан нэмэгдүүлдэг байна. (зүүн ховдолын хөөлтийн хувь <30%)>
Зүрхний хавхлагын эмгэг, бөөрний дутагдал, инсулин хамааралт чихрийн шижин, захын судасны эмгэг, тархины судасны эмгэг юмуу уушигны дутмагшилтай байх нь зүүн зүрхний сэтгүүрдэлтийн улмаасх нас баралтын тохиолдолыг мөн нэмэгдүүлдэг. Ялангуяа өмнө нь бөөрний дутагдалтай байж байгаад процедураас хойш 48 цагийн дотор бөөрний үйл ажиллагаа муудсан ялангуяа диализ хийлгэсэн тохиолдолд нас баралт өндөр байдаг.
Myocardial infarction
Процедур хамааралт миокардийн шигдээс үүсэх эрсдэлийн хувь 0,03%-иас бага байна. Миокардийн шигдээс үүсэхэд өвчтөн хамааралт болон техник хамааралт өөрчлөлт нөлөөтэй. Процедурын үед миокардийн шигдээс үүсгэх эрсдэл бүхий өвчтөний урьдач нөхцөлүүдэд
1. Саяханы тогтворгүй ангина юмуу Q шүдгүй шигдээс
2. Титмийн артерийн хүнд эмгэгтэй
3. Өөр ноцтой эмгэгтэй байх зэрэг орно.
Өндөр эрсдэл бүхий өвчтөнүүдэд процедурын дараагаар цувраа ЭКГ хийж зүрхний энзимийг хэмжиж байх нь зүйтэй.
Stroke
Процедур хамааралт харвалт 1973 онд өндөр буюу 0,23% байсан бол сүүлийн үеийн бүртгэлээр 0,06% болж буурсан ажээ. Хэдийгээр харвалтын тохиолдол буурсаар байгаа боловч энэ нь зүрх сэтгүүрдэлтийн үеийн нэг ихээхэн аюултай хүндрэл байсаар байна. Процедурын үед харвалт нь илэрхий мэдэгдээд байдаггүй. Анхын шинж тэмдэг процедураас 1 цагийн дараа илрэх ба аортын ойрын хэсгийн товруунаас атеросклерозын тасархай чөлөөлөгдөн эмболи үүсгэдэг. Ихээхэн өндөр зэрэглэлийн сэжигтэй бол процедурын дараа өвчтөнд ямар нэг мэдрэлийн өөрчлөлт байгаа эсэхийг үнэлнэ.
Гүрээний артери дахь өндөр осмоляр бүхий тодосгогч нь түр зуурын мэдрэлийн үйлийн хомсдолын шалтгаан болж болдог.
Infection
Зүрх сэтгүүрдэх нь ариун процедур тул халдварын тохиолдол маш бага байна. American College of Cardiology/American Heart Association-ы зүгээс гуяны дөхөлтийн үед мэс заслын бүрэн хувцаслалт болон гар угаалтыг шаарддаггүй ба харин шууны дөхөлтийн үед халдвар авах эрсдэл 10 дахин их байдаг (халдвар авах эрсдэл 0,62%-ийн эсрэг 0,06% байдаг)-аас мэс заслын бүрэн хувцаслалт болон гар угаалт хийхийг зөвлөдөг. Гуяны дөхөлтөөр судас залгах мэс засал хийлгэж байгаа өвчтөнүүдэд онцгой тусламж хэрэгтэй болдог ба учир нь аминд аюултай халдвар авах магадлалтай. Өвчтөнөөс өвчтөнд дамжих халдварыг арилгахын тулд процедурын хооронд лабораторыг цэвэрлэж байх нь зүйтэй ба олон дахин хэрэглэдэг шилтэй эмээс зайлсхийх хэрэгтэй. Процедурын дараагаар халдварын бус шалтгаантай халуурах бий ч энэ нь бага байдаг бөгөөд флебитийн шалтгаантай юмуу шалтгаан тодорхойгүй байна. Пирогений урвалын улмаас халуурах нь одоо үед маш ховор бөгөөд учир нь бараг бүх катетер нэг удаагийн ариутгасан байдаг.
Allergic reaction
Зүрх сэтгүүрдэлтийн үед хэсгийн мэдээгүйжүүлэгчид, иодит тодосгогч бодис, протамин сульфат болон латекс хэрэглэсэн зэргийн улмаас харшлын урвал илэрдэг. Хэсгийн мэдээгүйжүүлэгчидийн улмаасх харшлын урвал нь прокаин зэрэг хуучин агентууд хэрэглэхэд ихэвчлэн тохиолдож шинэ агентууд хэрэглэхэд ховор тохиолдоно. Эдгээр урвал нь үнэндээ вазовагал үүсэлтэй байдаг ба хуучин эстерик агентуудын эсрэг биемахбодийн хамгаалах урвал юм. Зарим төвүүдэд харшилын урвалаас сэргийлж процедурын өмнө арьсны сорил тавьдаг.
Ойролцоогоор өвчтөнүүдийн 1%-д иодот тодосгогчийн урвал тохиолддог. Энэхүү урвал нь жинхэнэ анафилаксын урвал биш боловч ховор тохиолдолд хавсаргыг шууд идэвхижүүлсэний улмаас анафилактоид урвалыг үүсгэнэ. Найтаах, urticaria (улаан хүрээтэй доторх нь цайвар загатнаат арьсны тууралт), ангиоэдем, бронхоспазм болон гүнзгий гипотензи зэрэг шинж тэмдэг илэрдэг. Бусад атопийн эмгэгтэй, бусад олон төрлийн харшилтай юмуу урьд өмнө тодосгогчид хэрэглэхэд харшлын урвал илэрч байсан өвчтөнүүдэд тодосгогчийн харшил илрэх эрсдэл их байна.
Тодосгогчийн харшилыг бууруулахын тулд өндөр эрсдэл бүхий өвчтөнүүдийг өмнө нь кортикотероидоор эмчлэх юмуу иодийн бус тодосгогч хэрэглэх нь зүйтэй. Зарим эмч нар Н1 болон Н2 рецепторын хоригчийг хэрэглэдэг. Хүнд урвалын үед судсаар шингэлсэн эпинефрин тарихад намддаг.
Одоо үед гепарины антикоагулянт нөлөөний эсрэг протамин сульфатыг өгөх нь багасч байна. Учир нь үүнийг хэрэглэхэд гүнзгий гипотензи бүхий хүнд харшилын урвал тохиолдож болдог. Энэхүү урвал нь урьд өмнө саармаг протамин Hagedorn (NPH) инсулин хэрэглэж байсан диабеттай өвчтөнүүдэд илүү түгээмэл тохиолддог. Урьд өмнө удаан хугацаанд протамин хэрэглэж байсан бол өвчтөнд протаминд мэдрэг байдал үүссэн байж болохыг анхаарах хэрэгтэй.
Латекс хамааралт харшлын урвал ихээхэн түгээмэл байдаг. Энэ нь ихэвчлэн хэсэг газрын байх боловч системийн байх нь ч бий. Мэдрэг өвчтөнүүдэд латексгүйжүүлэх материал хэрэглэснээр харшлын урвал илрэхээс сэргийлж болно.
Renal dysfunction
Бөөрний үйл ажиллагааны өөрчлөлт нь ангиографийн процедурын үед тохиолдож болох хүндрэл юм. Ойролцоогоор өвчтөнүүдийн 5%-д тодосгогч шахсаны дараа сийвэнгийн креатинины түвшин гэнэт ихэсдэг. Урьд өмнө бөөрний дутагдалтай, multiple myeloma, дегидратаци болон нефротоксик эм хэрэглэж байсан өвчтөнүүдэд эрсдэл их байдаг. Диабеттай боловч бөөрний үйл ажиллагаа хэвийн өвчтөнүүдэд тодосгогч хамааралт нефропатийн эрсдэл их биш байдаг бол бөөрний үйл ажиллагааны алдагдал бүхий диабеттай өвчтөнүүдэд эрсдэл өндөр байна. Креатинины түвшин голдуу тодосгогч шахсанаас хойш 2-3 өдөрт нэмэгддэж эхэлдэг ба 7 хоногийн дотор аажим хэвийн хэмжээнд орно. Тодосгогч хамааралт бөөрний дутагдал нь ихэвчлэн олигоурийн бус байх боловч зарим үед диализ хэрэгтэй болно. Ойролцоогоор өвчтөнүүдийн 1% нь удаан хугацааны диализад орох шаардлагатай болдог.
Процедурын төгсгөлд хэрэглэсэн тодосгогчийн түвшинг хамгийн бага байхаар хязгаарласнаар тодосгогч хамааралт нефропатигаас сэргийлж чадна. Бага осмос бүхий тодосгогч хэрэглэх нь зүйтэй ба учир нь өндөр осмос бүхий тодосгогчийг бодвол бөөр хордуулах нь бага байдаг.
Олон төрлийн эмчилгээ байгаа ч сэргийлэлтийн гол шугам нь процедурын өмнө болон дараа хэвийн ба хагас хэвийн давс бүхий шингэнийг хүрэлцэхүйц хэмжээгээр сэлбэх юм. Сүүлийн үеийн судалгаанууд N -acetylcysteine (Mucomyst) бүхий урьдчилсан эмчилгээ нь бөөрний дутагдал бүхий өвчтөнүүдийн бөөрний үйл ажиллагаа улам муудахаас сэргийлдэг болохыг тогтоожээ.
Зүрх сэтгүүрдэлтийн дараах бөөрний дутагдалын өөр нэг шалтгаан нь системийн холестрол эмболизаци юм. Энэ нь ойролцоогоор өвчтөнүүдийн 0,15%-д тохиолдох ба хүнд атеросклероз бүхий өвчтөнүүдэд их байна. Эдгээр өвчтөнүүдэд бөөрний дутагдал нь хэдэн хоногийн дотор үүсдэг тодосгогч хамааралт нефропатитай харьцуулахад хэдэн долоо хоногийн турш аажим үүсдэг. Холестрол эмболизацийг заах шинжүүд нь захын эмболизацийн дүнд үүсэх арьсны хөх алаг, торлог өөрчлөлт, хөлний өвдөлт болон хөлийн хуруунууд ягаарах юм. Гипертензийн байдалтай, гэнэтийн эозинофилез болон гипокомплементеми (хавсаргын хомсдол) зэрэг нь ихэнхдээ эмболизацийг урьдал шинжүүд байдаг. Эмчилгээ нь дан дэмжих эмчилгээ байх ба эдгээр өвчтөнүүдийн хагаст нь цаашид бөөрний дутагдал үүсдэг.
Arrhythmias
Зүрх сэтгүүрдэлтийн үед хэм алдагдал болон сэрэл дамжилтын өөрчлөлт тохиолдож болдог. Асистоли юмуу ховдолын фибрилляцийг эс тооцвол ихэнх нь эмнэл зүйн хувьд төдийлөн ач холбогдолгүй байна. Тосгуурын фибрилляци нь ихэнхдээ дасан зохицолтой байдаг боловч титмийн хүнд эмгэгтэй, гипертрофийн гаралтай кардиомиопатитай, аортын стенозтой юмуу систолын үйл ажиллагааны хүнд өөрчлөлттэй өвчтөнүүдэд гемодинамикийн декомпенсацид хүргэж болно.
Цаг алдалгүй эмчилгээнд cardioversion хийх нь хэм алдагдалын улмаас декомпенсаци үүсч хөгжихөөс сэргийлнэ. Өвчтөнүүдийн ойролцоогоор 0,4%-д ховдолын тахикарди болон фибрилляци тохиолддог. Эдгээр хэм алдагдал нь катетерийн залалт болон тодосгогчийг титэм артери болон залгасан судас руу шахсаны улмаас бий болдог. Баруун ховдолын гарах урсгалыг хангагч баруун титмэн артерийн конус салаанд хүчтэй тодосгогч шахсанаас ховдолын фибрилляцид хүргэх магадлал өндөр байдаг.
Баруун титмэн артерид өндөр осмос бүхий тодосгогч шахсанаас брадикарди түгээмэл тохиолддог. Хүчтэй ханиаснаар тодосгогчийг титэм артериас цэвэрлэн, аортын даралтыг тогворжуулж, зүрхний хэвийн хэмнэлийг сэргээдэг. Вазовагал урвалын улмаас брадикарди болон гипотензи мөн тохиолдож болно. Вазовагал урвалын бусад шинж тэмдэгүүд нь эвшээх, бөөлжис цутгах, хөлрөх болон гипотензи юм. Вазовагал урвал үүсэх 2 ихээхэн түгээмэл тохиолдол нь цавинд хэсгийн мэдээгүйжүүлэлт хийх болон гуяны артерийн гемостази болгох үүднээс даралттай боолт тавьсаны дараа юм. Вазовагал урвалын эмчилгээнд судсаар шингэн сэлбэлт болон атропин хэрэглэнэ.
Vascular Complications
Катетер оруулсан хэсэг дэхь хүндрэлүүдэд зүрх сэтгүүрдэлтийн дараа ихээхэн түгээмэл асуудлууд бий болдог. Үүнд цочмог тромбоз, алсын эмболизаци, артерийн урагдал, псевдоаневризм болон цус алдалт.
Артерийн тромбоз үүсэхэд нөлөөлөх урьдал хүчин зүйлст судасны хөндий жижиг байх, захын судасны эмгэг, чихрийн шижин болон эм хүйс ордог. Шууны дөхөлтийн үед артерийн тромбоз үүсэх нь ихээхэн магадлалтай байдгаас гепарин шаардлагатай болно. Сэтгүүрдэлтийн дараагаар парастези юмуу алсын пульс буурсан тохиолдолд мэс засалчийн зөвлөгөө авах зайлшгүй шаардлагатай.
Цус алдалт
Цус алдалт нь түгээмэл тохиолдох судасны хүндрэл юм. Клиник ач холбогдол багатай хэсгийн гематом нь тийм ч хүндрэлтэй биш юм. Хэдий тийм ч хэрэв гялтангийн арын зай руу цус алдвал хүнд цус алдалтанд хүргэж болно. Шалтгаан тодорхойгүй гипотензи болох гематокрит буурах нь гялтангийн арын гематом байж болохыг сануулдаг. Энэ тохиолдолд хэвлийн ЭХО болон СТ хийж оношилно.
Псевдоаневризм нь цавины цус алдалтын өөр нэг байж болох шалтгаан бөгөөд үүнийг мэддэг байх хэрэгтэй. Псевдоаневризм нь гематом болон артерийн хөндийн хооронд тогтвортой холбоо үүссэн үед бий болдог. Энэ нь пульсаци бүхий масс илрэх, заримдаа гуяны артери дээр систолын шуугиан сонсогдох байдлаар илэрнэ. Оношийг дуплекс хэт авиагаар тавина. Менежмент нь ихэвчлэн консерватив байх ба эдгээр өвчтөнд удаан хугацаагаар даралт тавих юмуу тромбин тарина. Эхлэл артеритайгаа өргөн хүрээгээр холбогдсон томоохон псевдоаневризмын үед мэс заслын коррекци зайлшгүй шаардлагатай болно.
Артерийн хатгалтын үед зэргэлээ орших венийг хатгаснаас цус алдалт үүсч болох ба артери-вений фистул хэлбэржиж, тасралтгүй үргэлжлэх шуугиан бий болно. Иймэрхүү тохиолдолын ихэнх нь жижиг байдаг бөгөөд өөрөө аяндаа алга болдог. Томоохон фистулын үед гемодинамикийн үзүүлэлт буурахаас урьтаж мэс заслын засвар хийх хэрэгтэй болно.
Hemodynamic Data
Mitral and Aortic Stenosis
Хавхлагын стенозын зэргийг даралтын зөрүү болон хавхлагын хөндлөн огтлолоорх урсгал дээр суурьлан тодорхойлдог ба энэ нь зүрхний хавхлагын эмгэгтэй өвчтөнийг үнэлэх үнэлгээний чухал үзүүлэлт юм. Даралтын зөрүүг дангаар хэмжих нь хавхлагын хүнд болон хүнд бус стенозыг ялгахад ихэнхдээ хангалтгүй байдаг. Аортын стеноз бүхий өвчтөнд трансвалвулар даралтын зөрүү хэвийн гарах боломжтой. Зүүн ховдол болон гуяны артерийн хоорондох даралтын зөрүүг хэмжих нь тохиромжтой байдаг ч гол судасны ойрын хэсэг болон гуяны артерийн хооронд даралт дамжих үед урсгалын дагуу даралт нэмэгдсэнээс даралтын давалгаа өөрчлөгдөх ба алдаанд хүргэж болно. Энэхүү байдал нь ялангуяа даралтын зөрүү болон зүрхний гаргалт багатай өвчтөнүүдэд чухал юм.
Олонх өвчтөнд зүүн ховдол-гуяны артерийн даралтын зөрүү нь аортын стенозын зэргийг үнэлэхэд хангалттай байдаг ба ялангуяа хэрэв даралтын зөрүү өндөр, зүрхний гаргалт хэвийн бол. Аортын хавхлагын хэвийн хэмжээ насанд хүрэгчидэд 2,6-3,5см2 байна. Хавхлагын талбай 0,8см2 ба түүнээс бага болоход хүнд аортын стеноз ажиглагдана.
Митраль стеноз бүхий өвчтөнүүдэд хавхлагын даралтын зөрүүг ихэвчлэн зүүн ховдол болон уушигны капиллярын торын даралтыг ашиглан хэмждэг. Энэ үед зүүн ховдол болон уушигны капиллярын торын даралтыг цуг хэмжих хэрэгтэй ба даралтын зөрүүг үнэн зөв тогтоох аргууд шинэчлэгдэн өөрчлөгдсөөр байна. Хэдий тийм ч ихээхэн үнэн магадлал бүхий арга нь зүүн тосгуур болон зүүн ховдолын даралтыг хэмжих юм. Үүний тулд транссептал сэтгүүрдэлт хийх хэрэгтэй болдог. Митраль хавхлагын хэвийн хэмжээ 4-6см2 байдаг ба хавхлагын талбай 1-1,2см2-аас бага болоход хүнд митраль стеноз үүснэ.
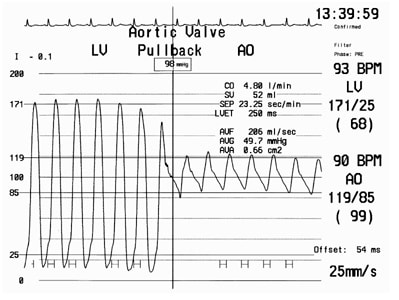
Aortic stenosis tracings. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Left Ventriculography
Энэхүү техникийг зүүн ховдолын бүтэц, үйл ажиллагаа болон төрөлхийн гажиг, хавхлагын эмгэг, титмийн болон зүрхний булчингийн эмгэг бүхий өвчтөнүүдэд эдгээр эмгэгтэй холбоотой бүтцүүдийг тодорхойлоход ашигладаг. Энэ нь зүүн ховдолын глобал болон сегментийн үйл ажиллагаа, митраль хавхлагын регургитаци, ховдол хоорондын таславчийн гажиг болон гипертрофик кардиомиопатийн тухай үнэтэй мэдээллийг өгдөг. Вентрикулограммын өөрчлөлтүүдэд тооны болон чанарын анализ хийнэ. Анализыг хэвийн синусын хэмнэлтэй байх үед хийх ба хэрэв эктопик болон постэктопик хэмнэлтэй байгаа үед хийвэл ховдолын үйл ажиллагааны талаар буруу, алдаатай мэдээлэл гардаг. Хөөлтийн хувийг нүдээр харах болон компьютер ашиглан талбай-уртын аргаар диастолын төгсгөл ба систолын төгсгөлийн эзэлхүүнийг тогтоох замаар үнэн зөв тодорхойлдог. Сегментийн ханын хөдөлгөөнийг мөн нүдээр харж хэвийн, гипокинетик, акинетик юмуу дискинетик гэх ангилах ба зарим компьютерийн алгоритм ашиглан зэрэглэлийг тогтооно.
Mitral regurgitation
Митраль регургитацийн зэрэглэл нь дутагдал бүхий митраль хавхлагаар зүүн ховдолоос зүүн тосгуурт орж буй тодосгогчийн хэмжээнд суурьлах ба ингэхдээ зүүн тосгуур тодосгогчоор хэр зэрэг дүүрч байгааг ашигладаг. Доор дурдсан зэрэглэлүүд байна.
1-р зэрэг (хөнгөн): Регургитаци агшилт бүрд цэвэрлэгдэх ба ба тодосгогч зүүн тосгуурыг хэзээ ч дүүргэхгүй.
2-р зэрэг (дунд зэрэг): Регургитаци нэг агшилтанд цэвэрлэгдэхгүй ба хэд хэдэн агшилтын дараа тодосгогч зүүн тосгуурыг дүүргэнэ.
3-р зэрэг (хүндэвтэр): Зүүн тосгуур тодосгогчоор бүрэн дүүрэх ба зүүн ховдол дахь тодосгогчтой адил хэмжээтэй болно.
4-р зэрэг (хүнд): Зүүн тосгуур нэг агшилтанд тодосгогчоор бүрэн дүүрэх ба агшилт бүрд тодосгогчийн нягт ижил байх бөгөөд систолын үед уушигны вен рүү рефлюкс болно.
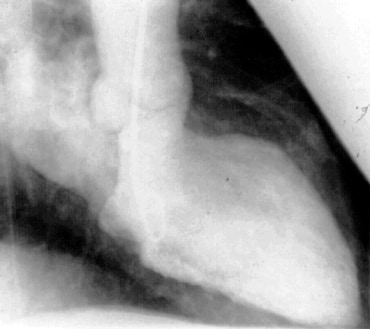
Acute severe mitral regurgitation. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Regurgitant fraction
Хавхлагын регургитацийн зэргийг тогтооход регургитацийн хувийг (RF) тооцох хэрэгтэй болж болно. Ангиографийн stroke volume болон forward stroke volume-ийн хоорондын ялгаа нь регургитацийн эзэлхүүн юм. Ангиографийн stroke volume нь вентрикулографийн өөрчлөлтөөр тооцогддог бол forward stroke volume нь зүрхний гаргалтаас үүсэлтэй ба үүнийг Fick юмуу thermodilution арга болон зүрхний цохилтоор тодорхойлно. RF нь ангиографийн stroke volume-ийн хэсэгт хамаарах бөгөөд зүрхний гаргалтанд ямар нэг хувь нэмэр оруулдаггүй. RF-ийг регургитацийн stroke volume-ийг ангиографийн stroke volume харьцуулж тооцно.
o RF 20% байх нь нүдээр харж тодорхойлсон 1-р зэргийн регургитацитай тохирно.
o RF 21-40% байх нь нүдээр харж тодорхойлсон 2-р зэргийн регургитацитай тохирно.
o RF 41-60% байх нь нүдээр харж тодорхойлсон 3-р зэргийн регургитацитай тохирно.
o RF 60% юмуу түүнээс их байх нь нүдээр харж тодорхойлсон 3-р зэргийн регургитацитай тохирно.
Эх сурвалж: www.emedicine.com / Cardiology / Invasive Diagnostic, Interventional, and Surgical Procedures / Cardiac Catheterization (Left Heart)
1844 онд Claude Bernard буулгын вен болон гүрээний артериас сөрөг ойртолтоор дамжуулан морины зүрхний баруун зүүн ховдолд хоёуланд нь амжилттай катетер оруулсан байна. Тэрээр зүрхний физиологийн талаарх шинжлэх ухааны анхны судалгааг хийсэн бөгөөд өнөөдрийн бидний мэдэх зүрх сэтгүүрдэлтийн суурийг тавьсан юм.
1929 онд Германы Eberswalde-д Werner Forssmann гэх 25 настай мэс заслын дадлагажигч анх удаа амьд хүний зүрхэнд (өөрийнхөө зүрхэнд) амжиллтай катетер оруулсан байна. Тэрээр флюроскопын хяналтын доор зүүн antecubital венээр дамжуулан өөрийн баруун тосгуурт катетерийг амжилттай оруулсан ба дараагаар нь үүнийгээ сайжруулан радиологийн тасагт цээжний рентген зураг авчээ. Гэвч түүний оролдлого үнэлэгдээгүйгээр барахгүй нилээд их эсэргүүцэл, шүүмжлэлтэй тулгарсан юм. Хэдий тийм ч 1956 онд тэрээр анагаах ухааны салбар дахь Нобелийн шагналыг бусад инвазив кардиологийг санаачлагчидын (Andre Cournand болон Dickenson Richards) хамт хүртжээ.
Andre Cournand болон Dickenson Richards нарын ажлыг хүртэл инвазив кардиологийн хөгжил удаашралтай байсан бөгөөд тэд хүний баруун зүрхний физиологийн талаарх анхын дэлгэрэнгүй судалгааг хийжээ.
1947 онд Louis Dexter баруун зүрхний сэтгүүрдэлтийн клиник хэрэглээг дэлгэрүүлж төрөлхийн зүрхний эмгэгтэй өвчтөнд судалгаа хийж уушигны артерийн баганын даралтыг тодорхойлсон нь клиникийн хувьд чухал хэмжилт болсон байна. Энэ үеэс гемодинамикийн хэмжилтийн үнэлгээ бүрэн гүйцэд хийгдэж цаашдын хөгжил нь хурдацтай болжээ.
Cardiac catheterization and coronary angiography
Инвазив бус тестийн арга барил хийгээд нарийвчлал сайжирсаар байгаа боловч зүрх сэтгүүрдэлт нь гемодинамикийн үнэлгээний стандарт хэвээр байсаар байна. Зүрх сэтгүүрдэлт нь зөвхөн зүрхний дотоод даралтын хэмжээг тодорхойлоод зогсохгүй хүчилтөрөгчийн хангалт болон зүрхний гаргалтын хэмжээг тодорхойлоход тусална. Гемодинамикийн хэмжилт нь ихэвчлэн зүүн ховдолын үйл ажиллагааны үнэлгээ болох зүүн вентрикулограм ба титмийн ангиографи гэсэн хос үзүүлэлттэй байдаг.
Титмийн ангиографи нь титмийн артерийн эмгэгийг оношлох стандарт шалгуур байсаар байгаа ба титэм судасны анатомийг дүрслэхэд хэрэглэгдэх гол арга юм. Мөн нэмэлтээр гэмтэлийн байрлал, хүндийн зэрэг болон бүтэцийг тодорхойлоно. Титмийн ангиографи нь титмийн цусны урсгалд дээд зэргийн үнэлгээ өгөх, коллатерал судасжилтыг тодорхойлох боломж олгодог. Титмийн ангиограм болон зүүн вентрикулограмын өөрчлөлтүүдийн хоорондох хамаарал нь дахин судасжуулах процедурын дүнд амьдрах чадвартай байж болохуйц миокардийн талбайг тогтоох боломж олгоно. Зүүн ховдолын үйл ажиллагааг нэмэлтээр тосгуурын хэм үүсгэгч, хөдөлгөөнтэй дасгал болон эмийн бодис ашиглан ачаалал үүсгэн үнэлж болно.
Preparation of the Patient for Cardiac Catheterization
Процедурын өмнө эмч өвчтөнд эрсдэл хийгээд ач тусыг бүрэн гүйцэд тайлбарлаж өвчтөнөөс зөвшөөрсөн бичиг авах нь зүйтэй ба өвчтөн хийгээд гэр бүлийнхэний асуултанд хариулах хэрэгтэй. Эмч-өвчтөн ойр дотно холбоотой байх нь процедураас айх айдсыг бууруулахад чухал. Процедурын өмнө бүрэн асуумж, бодит үзлэг, цусны дэлгэрэнгүй шинжилгээ, цусны биохими, цээжний рентген зураг болон ЭКГ хийсэн байх шаардлагатай.
Инсулин хамааралт чихрийн шижин, бөөрний дутагдал, захын судасны эмгэг, тодосгогчид харшилтай болон удаан хугацаагаар антикоагулянт хэрэглэж буй өвчтөнүүдэд тусгайлан анхаарах хэрэгтэй ба учир нь эдгээр нөхцөлүүд нь процедур хамааралт хүндрэлд хүргэх өндөр эрсдэлтэй. Процедурын өмнө тохирсон эмчилгээг хийх нь эдгээр эрсдэлийг багасгаж өгдөг. Жишээ нь тодосгогчийг шахахын өмнө хүрэлцэхүйц хэмжээний шингэн сэлбэх нь тодосгогчоос хамааралт нефропати үүсэх эрсдэлийг багасгах ба процедурын өмнө кортикостероид эмчилгээ хийснээр тодосгогчоос үүдэлтэй харшлын урвалыг бууруулах боломжтой. Натрийн бикарбонат, теофиллин болон ацетилцистейнээр процедурын өмнө эмчилгээ хийх нь нефропротектив үйлдэлтэй болох нь батлагдаад байна.
Өвчтөн процедураас өмнө хамгийн багадаа 8 цаг өлөн байх нь зүйтэй. Процедурын өмнө сул тайвшруулах эм хэрэглэх нь нийтлэг бөгөөд зарим тохиолдолд дифенгидрамин юмуу наркотик хэрэглэдэг.
Catheters and Associated Equipment
Процедурт нэг удаагийн, хэд хэдэн төрлийн багаж хэрэглэгдэнэ. Үүнд хоорондоо ялгаатай олон төрлийн катетер, wire, зүү, тариур, introducer sheaths болон stopcock (зогсоох гох) орно. Баруун зүрхний даралтыг хэмжихэд ихэвчлэн Swan-Ganz-ийн катетер ашигладаг ба зүрхний тасалгаа бүрээс цус цуглуулж хүчилтөрөгчийн хангалтыг хэмжиж, зүрхний гаргалтыг тодорхойлно. Зүүн ховдолын дотоод даралтыг хэмжихэд ихэвчлэн гахайн сүүл хэлбэрийн катетерийг сонгож хэрэглэх ба энэ төрлийн катетерийг зүүн ховдолын болон гол судасны ангиографид ашигладаг. Титмийн болон судас залгах ангиографиг гүйцэтгэхэд зориулсан олон төрлийн хэлбэр бүхий катетер бий. Катетерийн гадна диаметрийг French (F) хэмээх нэгжээр хэмжих ба 1F нь 0,33мм-тэй тэнцүү байна. Катетерийн дотоод диаметр нь хийсэн материалын зузаанаас шалтгаалж гадна диаметрээс бага байна.
Ямар катетер хэрэглэх нь дараах хэдэн хүчин зүйлээс шалтгаална.
1. Судасны болон зүрхний анатоми
2. Эмнэл зүйн янз бүрийн байрлалуудад титэм артери болон зүрхний тасалгаануудыг хангалттай тодруулах хэрэгцээ
3. Катетерийн залагдах хир хэмжээ болон судасны гэмтэл, хүндрэл үүсгэх хэмжээ хязгаар
4. Артерийн нэвтрэлтийг гуяны артери, дээд мөчний артерийн алинаар дамжуулж хийх
Том диаметр (7-10F) бүхий катетерийн залагдах болон мэдрэгдэх байдал сайн байдаг боловч эдгээр нь титэм болон захын судасыг гэмтээх өндөр чадамжтай байдаг. Эсэргээрээ жижиг катетер нь (4-6F) гэмтээлт бага байж сэтгүүрдэлтийн дараа амбулоторийн хяналтад эрт гарах боломж олгодог боловч тодорхой газруудад тодосгогчийг дамжуулах нь хязгаарлагдмал байж болох ба ингэснээр процедурын чанарыг бууруулна. 6F оношилгооны катетерийг ердийн ангиографид өргөн хэрэглэдэг бөгөөд учир нь энэхүү катетер нь шаардлагатай нөхцөлүүдийг сайн хангасан байдаг.
Түүнчлэн хэрэгцээгүй байж болох ч судасны богино, нэвтрэх sheath нь артерийн нэвтрэлт болон олон дахин катетер солих үйлдлийг хөнгөвчилж өгдөгөөрөө зайлшгүй шаардлагатай. Бүх катетер болон sheath нь guidewire дээгүүр урагшлах ба ингэснээр судасны гэмтэлийг бууруулах боломжтой юм. Түгээмэл хэрэглэгддэг wire нь 150см, 0,035 инч J-төрлийн guidewire байдаг.

Cardiac catheterization sites.

Pig tail catheter. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Indications and Contraindications
Зүрх сэтгүүрдэх процедур нь зүрхний янз бүрийн эмгэгийг оношлох зорилгоор хийгддэг. Ямарваа нэг инвазив процедур нь ач холбогдол бүхий хүндрэлүүдтэй байдаг учраас зүрх сэтгүүрдэх шийдвэр нь эрсдэлт хүчин зүйлүүдийн нарийн үнэлгээ, өвчтөний бэлтгэл зэрэг дээр суурилж гарах ёстой.
Зүрх сэтгүүрдэлт хийх ерөнхий заалт
Зүрх сэтгүүрдэлт нь дараах заалтуудаар хийгдэнэ.
1. Титэм артерийн эмгэгийн хүндийн зэрэг болон хир хэмжээг тодорхойлох, зүүн ховдолын үйл ажиллагааг үнэлэх
2. Гол судасны юмуу митраль хавхлагын стеноз, дутагдал зэрэг хавхлагын болон миокардийн өөрчлөлтүүдийн хүндийн зэргийг үнэлэх, олон төрлийн кардиомиопатид мэс заслын коррекц хэрэгтэй эсэхийг тодорхойлох
3. Нонинвазив шинжилгээний үр дүнг батлах, нэмэлт мэдээлэл цуглуулах
4. Цээжний өвдөлтийн үүсэлт сэжигтэй юмуу клиник илэрцүүд нь будлиантай өвчтөнд титмийн артерийн эмгэг байгаа эсэхийг тодорхойлох
Зүрх сэтгүүрдэлт хийх эсрэг заалт
Өвчтөн татгалзахыг эс тооцвол туйлын эсрэг заалт байхгүй. Тодорхой зүйл юу гэвэл эрсдэлт хүчин зүйл хийгээд ашиг тусын харьцааг анхаарч үзэх хэрэгтэй. Учир нь олж авах мэдээлэл нь өвчтөнд ашиг тусгүй байх, зарим нэг процедур холбоот эрсдэлт хүчин зүйл нь эсрэг заалт болж болдог.
Харьцангуй эсрэг заалтууд
1. Хүнд хянагдаагүй гипертензи
2. Ховдлын аритми
3. Цочмог харвалт
4. Хүнд анеми
5. Ходоод гэдэсний замын идэвхитэй цус алдалт
6. Радиоидэвхит тодосгогчид харшилтай байх
7. Бөөрний цочмог дутагдал
8. Компенсацгүй дүүргэлтийн дутагдал (patient cannot lie flat)
9. Тодорхойгүй халууралтат өвчин юмуу эмчлэгдээгүй идэвхитэй халдвар
10. Электролитийн өөрчлөлт (гипокалиеми г.м)
11. Хүнд коагулопати
Дурдсан олон хүчин зүйлүүд нь процедурын өмнө засагдах боломжтой ба ингэснээр эрсдэлт хүчин зүйлийг бууруулна. Эдгээр нь тогтмол хадгалагдсан хэвээр байж болох ба энэ үед процедурыг яаралтай тусламжийн газар гүйцэтгэнэ.
Technique and Approach
Зүрх сэтгүүрдэлтийн эрт үед артерийн системд нэвтрэлт хийхийн тулд бугалганы артерийг шууд ил гарган улмаар артерийг шууд мэдэрч байж катетерийг оруулдаг байжээ. Процедурын дараагаар артериотоми болон арьсыг оёж битүүлдэг. Энэхүү сонгодог бугалганы нэвтрэлтийг одоог хүртэл зарим мэс засалчид хэрэглэсээр байгаа юм. Орчин үед ихэнх процедурыг percutaneous (арьсаар дамжуулж) нэвтрэлт ашиглан гуя, шуу, бугалга эсвэл суганы артериар гүйцэтгэж байна. Баруун зүрхний сэтгүүрдэлтийг ихэвчлэн гуя, дотор буулгын юмуу эгэмийн доорх венээр percutaneous нэвтрэлтийн арга барил ашиглан гүйцэтгэдэг.
Дээд мөчидийн артерийн нэвтрэлт (Sone-ийн тодорхойлсон арга барил)
Сонгодог бугалганы артерийн техникийг Mason Sones, MD боловсруулсан бөгөөд тиймдээ ч Sone-ийн арга барил гэж нэрлэгддэг. Одоог хүртэл зарим мэс засалчид бугалаганы артерийг ил гаргах мэс заслыг ашигласаар байгаа боловч орчин үед percutaneous нэвтрэлтийг түгээмэл ашигладаг. 5F юмуу 6F sheath-ийг бугалаганы артерид оруулах ба катетерууд суганы болон эгэмийн доорхи артериудаар хөтлөгдөн гол судасны өгсөх хэсэгт ордог. Титмийн ангиографийг Sone-ийн аль нэг катетер ашиглан гүйцэтгэх бөгөөд катетерийн үзүүр нь гол судасны хавхлагын хавтас хүрээд муруйх шаардлагатай буюу урьдчилан бэлдсэн янз бүрийн хэлбэртэй байна.
Суганы болон шууны артерийн нэвтрэлтийг сонгож хийж болно. Суганы артерийн нэвтрэлт нь дундаж мэдрэл (median nerve)-ийг гэмтээх боломжтой тул үүнээс сэргийлж артерийг бугалга яс руу сайн тулж шахан цусны урсгалыг зогсоож бэлдэх хэрэгтэй. Шууны артерийн нэвтрэлт нь түгээмэл хэрэглэгдсээр байна. Процедурын өмнө Аллены тестийг хийх шаардлагатай ба энэхүү тест нь гарын артерийн нумын саадтай эсэхийг тогтоосноор процедурын үед болон процедурын дараах шууны артерийн бөглөрөлөөс сэргийлэхэд зайлшгүй чухал. Шууны дөхөлтийн үед стандарт катетерийг хэрэглэдэг ба титэм артерийг хялбар сэтгүүрдэх зарим шинэ хэлбэр бүхий катетерууд бий болсоор байна. Шууны артериар дөхөх техникийн гол давуу тал нь судасны томоохон хүндрэлийн тохиолдол бага, өвчтөн процедурын дараа богино хугацаанд хөдөлж явах боломжтой болдог. Сул тал нь мэс засалчаас удаан хугацааны дадлага шаардахаас гадна ховор тохиолдолд артерийн хүнд спазм үүсч катетерийн залагдалтыг бууруулдаг.
Ерөнхийдөө дээд мөчний артерийн нэвтрэлтийг өвчтөн хэрэв ташаа болон гуяны артерийн атеросклерозтой, өмнө эдгээр судасны аль нэгэнд нь судас залгуулж байсан юмуу хүнд таргалалтын улмаас хэвийн байрлалаар нэвтрэлт хийхэд хүндрэлтэй болсон үед хийнэ.
Доод мөчидийн артерийн нэвтрэлт
Доод мөчдөөр нэвтрэхэд хэрэглэдэг байрлал нь гуяны ерөнхий артери юм. Гуяны артериар титмийн ангиографиг гүйцэтгэхэд ашигладаг катетерийг Melvin Judkins, MD хөгжүүлсэн тул энэхүү аргыг ихэнхдээ Judkins-ийн техник гэдэг. Энэхүү түгээмэл хэрэглэдэг аргын гүйцэтгэгч катетерийг баруун болон зүүн титмэн артерийн гэж ялгана. Гахайн сүүл катетерийг зүүн ховдолын даралт хэмжих болон зүүн вентрикулограм хийхэд түгээмэл ашигладаг.
Энэ техникийн үед гуяны ерөнхий артериар оновчтой нэвтрэлт хийх нь бэрхшээлтэй байдаг. Гуяны ерөнхий артерийн дээгүүр юмуу доогуур артерийн хатгалт хийсэн бол судасны хүндрэл нэмэгдэнэ. Энэхүү аргын гол давуу тал нь хялбар бөгөөд бодит аюулгүй бол гол сул тал нь процедур дууссаны дараа хэвтэрийн дэглэмд удаан хугацаанд (2-6цаг) байх хэрэгтэй болдог. Олон төрлийн артерийн хаагч хэрэгсэлүүд бий болсон нь цусыг хурдан тогтоох болон хэвтэрийн дэглэмд байх хугацааг мэдэгдэхүйц богиносгосон байна. Хэдий тийм ч эдгээр артери хаагч хэрэгсэлийн хүндрэлийн хувь уламжлалт даралттай боолттой адил байдаг.
Дээд мөчдийн артериуд жижиг диаметртай байдгаас катетерийн бөглөх шинж чанар илүү байдаг. Тиймээс процедурт антикоагуляци хэрэглэх шаардлагатай болдог ба гепариныг түгээмэл хэрэглэдэг. Олон мэс засалчид гуяны артерийн нэвтрэлтийн үед мөн гепарин хэрэглэх нь зүйтэй гэж үздэг ба ялангуяа процедур уртассан, хэд хэдэн катетер солих шаардлагатай үед.

Femoral access. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Зүрх сэтгүүрдэхэд хэрэглэгддэг нэмэлт судасны дөхөлтүүд
Ховор тохиолдолд дээд болон доод мөчийг хоёуланг нь хамарсан хүнд атеросклерозын улмаас ердийн байрлалуудаар нэвтрэлт хийх боломжгүй болдог. Энэ үед нэвтрэлтийг транслумбар дөхөлтөөр гол судасны уруудах хэсгээр хийх ба титмийн ангиографийг стандарт хэлбэр бүхий катетеруудаар гүйцэтгэнэ. Зүүн тосгуур болон зүүн ховдолын сэтгүүрдэлтийг гүйцэтгэхдээ транссептал дөхөлтийг хэрэглэдэг. Энэхүү техник нь тосгуур хоорондын таславчийг катетерийн өмнө байрлах зүүгээр хатгаж зүүн тосгуур болон зүүн ховдолд оруулах замаар хийгдэнэ. Транссептал сэтгүүрдэлтийг гол судасны механик хавхлагатай эсвэл зүүн тосгуурын жинхэнэ даралт чухал шаардлагатай үед хэрэглэдэг. Энэхүү техник нь баруун тосгуурын чөлөөт хана, титмийн синус, гол судасны уг зэрэг зэргэлдээх бүтцийг хатгахаас сэргийлж зүрхний рентген анатомийг нарийн мэддэг байхыг шаарддаг. Хэрэв гол судас болон митрал байрлалдаа хоёуланд механик хавхлагтай өвчтөний зүүн ховдолын гемодинамик чухал шаардлагатай бол зүүн ховдолыг шууд хатгах нь цорын ганц сонголт байж болох юм.
Complications
Intraprocedure Complications
Hypotension
Түр зуурын гипотензи нь их хэмжээний ионжуулсан тодосгогч хэрэглэх үед тохиолдох ба хэрэв ховдолын дүүргэлтийн даралт бага бол илүүтэй тохиолддог. Энэ нь ихэнх тохиолдолд эмчилгээ хэрэггүй байдаг. Бусад шалтгаант ноцтой гипотензи нь яаралтай оношилгоо эмчилгээ шаардана. Ховдолын дүүргэлтийн даралтыг яаралтай хэмжин хэрэв бага бол шингэн сэлбэх байдлаар засах хэрэгтэй. Шаардлагатай бол судсаар нитроглицерин хийх зэргээр давхар эмийн эмчилгээ хийх эсэхийг бодолцох нь зүйтэй. Хэрэв гипотензи нь тогтвортой байвал хэвлийн арын гематомын улмаас үүсэх далд цус алдалт байгаа эсэхийг үнэлэх шаардлагатай ба хэрэв төвийн цусан хангамж мэдэгдэхүйц буурсан бол судас агшаагч эмүүдийг хэрэглэнэ.
Congestive heart failure
Тодосгогч болон процедурт хэрэглэж буй шингэнүүдийн осмос нөлөөний улмаас зүрхний дүүргэлтийн дутагдал үүсч болно. Энэ нь ялангуяа зүүн ховдолын үйл ажиллагааны хэвийн хэмжээний хязгаарт буй өвчтөнүүдэд үүсэх нь элбэг. Энэ үед процедурыг зогсоох ба хүчилтөрөгч, диуретик болон нитроглицеринээр эмчилгээг эхэлнэ.
Chest pain
Цээжний өвдөлт, ялангуяа титмийн ангиографийн үед цээжний өвдөлт тохиолдож болно. Тодосгогч бодисын судас тэлэх нөлөөнд мэдрэг зарим өвчтөнүүдэд титэм судасны эмгэг байхгүй байхад тодосгогчийг шахах бүрт бага зэргийн цээжээр эвгүй оргих мэдрэмж тохиолддог. Хэдий тийм ч титэм артерийн ноцтой эмгэг бүхий өвчтөнд өвдөлт бүхий миокардийн ишеми болон ST сегментийн өөрчлөлт тохиолдоно. Энэ үед ихэвчлэн хэлэн дор юмуу судсаар нитроглицерин хэрэглэх боловч тогтвортой өвдөлт бүхий миокардийн ишемийн шинжтэй бол яаралтай дахин судасжуулалт хэрэгтэй болно.
Arrhythmia
Бага зэргийн аритми (тосгуур болон ховдолын эртэдсэн агшилт, ховдолын дээрх тахикардийн богино тохиолдолууд) нь ихээхэн түгээмэл боловч голдуу эмчилгээ шаардлагагүй байна. Ховдолын тахикарди болон фибрилляци нь ховор боловч яаралтай дефибрилляци хийх шаардлагатай.
Major Complications
Оношилгооны зорилгоор зүрх сэтгүүрдэх үед томоохон хүндрэл гарах эрсдэл 1-2%-иас бага байна. Society of Cardiac Angiography and Interventions Registry-ийн мэдээлсэнээр урьдаас хэлж болох хүндрэлүүдэд 24 цагийн доторх шок, цочмог миокардийн шигдээс, бөөрний дутагдал, кардиомиопати, аортын болон митраль хавхлагийн эмгэг, дасан зохицол муутай зүрхний дүүргэлтийн дутагдал, хүнд гипертензи болон тогтворгүй ангина орно.
Death
Өнгөрсөн 15 жилийн хугацаанд зүрх сэтгүүрдэлтийн улмаасх нас баралтын хувь тогтвортой буурсаар байна. Процедур хамааралт нас баралтын хувь одоо ойролцоогоор 0,08% байгаа юм. Нас барах эрсдэл настай хамааралтай байх ба өвчтөн 60-аас дээш 1-аас доош настай байх нь сэтгүүрдэлтийн улмаасх нас баралтийн хувийг нэмэгдүүлдэг. New York Heart Association-ий үйл ажиллагааны ангилалаар IV ангилал нь I болон II ангилалаас нас барах эрсдэл 10 дахин их байдаг ажээ. Зүүн гол титэм артерийн хүнд нарийсал болон зүүн ховдолын үйл ажиллагаа муу байх нас барах эрсдэлийг адилхан нэмэгдүүлдэг байна. (зүүн ховдолын хөөлтийн хувь <30%)>
Зүрхний хавхлагын эмгэг, бөөрний дутагдал, инсулин хамааралт чихрийн шижин, захын судасны эмгэг, тархины судасны эмгэг юмуу уушигны дутмагшилтай байх нь зүүн зүрхний сэтгүүрдэлтийн улмаасх нас баралтын тохиолдолыг мөн нэмэгдүүлдэг. Ялангуяа өмнө нь бөөрний дутагдалтай байж байгаад процедураас хойш 48 цагийн дотор бөөрний үйл ажиллагаа муудсан ялангуяа диализ хийлгэсэн тохиолдолд нас баралт өндөр байдаг.
Myocardial infarction
Процедур хамааралт миокардийн шигдээс үүсэх эрсдэлийн хувь 0,03%-иас бага байна. Миокардийн шигдээс үүсэхэд өвчтөн хамааралт болон техник хамааралт өөрчлөлт нөлөөтэй. Процедурын үед миокардийн шигдээс үүсгэх эрсдэл бүхий өвчтөний урьдач нөхцөлүүдэд
1. Саяханы тогтворгүй ангина юмуу Q шүдгүй шигдээс
2. Титмийн артерийн хүнд эмгэгтэй
3. Өөр ноцтой эмгэгтэй байх зэрэг орно.
Өндөр эрсдэл бүхий өвчтөнүүдэд процедурын дараагаар цувраа ЭКГ хийж зүрхний энзимийг хэмжиж байх нь зүйтэй.
Stroke
Процедур хамааралт харвалт 1973 онд өндөр буюу 0,23% байсан бол сүүлийн үеийн бүртгэлээр 0,06% болж буурсан ажээ. Хэдийгээр харвалтын тохиолдол буурсаар байгаа боловч энэ нь зүрх сэтгүүрдэлтийн үеийн нэг ихээхэн аюултай хүндрэл байсаар байна. Процедурын үед харвалт нь илэрхий мэдэгдээд байдаггүй. Анхын шинж тэмдэг процедураас 1 цагийн дараа илрэх ба аортын ойрын хэсгийн товруунаас атеросклерозын тасархай чөлөөлөгдөн эмболи үүсгэдэг. Ихээхэн өндөр зэрэглэлийн сэжигтэй бол процедурын дараа өвчтөнд ямар нэг мэдрэлийн өөрчлөлт байгаа эсэхийг үнэлнэ.
Гүрээний артери дахь өндөр осмоляр бүхий тодосгогч нь түр зуурын мэдрэлийн үйлийн хомсдолын шалтгаан болж болдог.
Infection
Зүрх сэтгүүрдэх нь ариун процедур тул халдварын тохиолдол маш бага байна. American College of Cardiology/American Heart Association-ы зүгээс гуяны дөхөлтийн үед мэс заслын бүрэн хувцаслалт болон гар угаалтыг шаарддаггүй ба харин шууны дөхөлтийн үед халдвар авах эрсдэл 10 дахин их байдаг (халдвар авах эрсдэл 0,62%-ийн эсрэг 0,06% байдаг)-аас мэс заслын бүрэн хувцаслалт болон гар угаалт хийхийг зөвлөдөг. Гуяны дөхөлтөөр судас залгах мэс засал хийлгэж байгаа өвчтөнүүдэд онцгой тусламж хэрэгтэй болдог ба учир нь аминд аюултай халдвар авах магадлалтай. Өвчтөнөөс өвчтөнд дамжих халдварыг арилгахын тулд процедурын хооронд лабораторыг цэвэрлэж байх нь зүйтэй ба олон дахин хэрэглэдэг шилтэй эмээс зайлсхийх хэрэгтэй. Процедурын дараагаар халдварын бус шалтгаантай халуурах бий ч энэ нь бага байдаг бөгөөд флебитийн шалтгаантай юмуу шалтгаан тодорхойгүй байна. Пирогений урвалын улмаас халуурах нь одоо үед маш ховор бөгөөд учир нь бараг бүх катетер нэг удаагийн ариутгасан байдаг.
Allergic reaction
Зүрх сэтгүүрдэлтийн үед хэсгийн мэдээгүйжүүлэгчид, иодит тодосгогч бодис, протамин сульфат болон латекс хэрэглэсэн зэргийн улмаас харшлын урвал илэрдэг. Хэсгийн мэдээгүйжүүлэгчидийн улмаасх харшлын урвал нь прокаин зэрэг хуучин агентууд хэрэглэхэд ихэвчлэн тохиолдож шинэ агентууд хэрэглэхэд ховор тохиолдоно. Эдгээр урвал нь үнэндээ вазовагал үүсэлтэй байдаг ба хуучин эстерик агентуудын эсрэг биемахбодийн хамгаалах урвал юм. Зарим төвүүдэд харшилын урвалаас сэргийлж процедурын өмнө арьсны сорил тавьдаг.
Ойролцоогоор өвчтөнүүдийн 1%-д иодот тодосгогчийн урвал тохиолддог. Энэхүү урвал нь жинхэнэ анафилаксын урвал биш боловч ховор тохиолдолд хавсаргыг шууд идэвхижүүлсэний улмаас анафилактоид урвалыг үүсгэнэ. Найтаах, urticaria (улаан хүрээтэй доторх нь цайвар загатнаат арьсны тууралт), ангиоэдем, бронхоспазм болон гүнзгий гипотензи зэрэг шинж тэмдэг илэрдэг. Бусад атопийн эмгэгтэй, бусад олон төрлийн харшилтай юмуу урьд өмнө тодосгогчид хэрэглэхэд харшлын урвал илэрч байсан өвчтөнүүдэд тодосгогчийн харшил илрэх эрсдэл их байна.
Тодосгогчийн харшилыг бууруулахын тулд өндөр эрсдэл бүхий өвчтөнүүдийг өмнө нь кортикотероидоор эмчлэх юмуу иодийн бус тодосгогч хэрэглэх нь зүйтэй. Зарим эмч нар Н1 болон Н2 рецепторын хоригчийг хэрэглэдэг. Хүнд урвалын үед судсаар шингэлсэн эпинефрин тарихад намддаг.
Одоо үед гепарины антикоагулянт нөлөөний эсрэг протамин сульфатыг өгөх нь багасч байна. Учир нь үүнийг хэрэглэхэд гүнзгий гипотензи бүхий хүнд харшилын урвал тохиолдож болдог. Энэхүү урвал нь урьд өмнө саармаг протамин Hagedorn (NPH) инсулин хэрэглэж байсан диабеттай өвчтөнүүдэд илүү түгээмэл тохиолддог. Урьд өмнө удаан хугацаанд протамин хэрэглэж байсан бол өвчтөнд протаминд мэдрэг байдал үүссэн байж болохыг анхаарах хэрэгтэй.
Латекс хамааралт харшлын урвал ихээхэн түгээмэл байдаг. Энэ нь ихэвчлэн хэсэг газрын байх боловч системийн байх нь ч бий. Мэдрэг өвчтөнүүдэд латексгүйжүүлэх материал хэрэглэснээр харшлын урвал илрэхээс сэргийлж болно.
Renal dysfunction
Бөөрний үйл ажиллагааны өөрчлөлт нь ангиографийн процедурын үед тохиолдож болох хүндрэл юм. Ойролцоогоор өвчтөнүүдийн 5%-д тодосгогч шахсаны дараа сийвэнгийн креатинины түвшин гэнэт ихэсдэг. Урьд өмнө бөөрний дутагдалтай, multiple myeloma, дегидратаци болон нефротоксик эм хэрэглэж байсан өвчтөнүүдэд эрсдэл их байдаг. Диабеттай боловч бөөрний үйл ажиллагаа хэвийн өвчтөнүүдэд тодосгогч хамааралт нефропатийн эрсдэл их биш байдаг бол бөөрний үйл ажиллагааны алдагдал бүхий диабеттай өвчтөнүүдэд эрсдэл өндөр байна. Креатинины түвшин голдуу тодосгогч шахсанаас хойш 2-3 өдөрт нэмэгддэж эхэлдэг ба 7 хоногийн дотор аажим хэвийн хэмжээнд орно. Тодосгогч хамааралт бөөрний дутагдал нь ихэвчлэн олигоурийн бус байх боловч зарим үед диализ хэрэгтэй болно. Ойролцоогоор өвчтөнүүдийн 1% нь удаан хугацааны диализад орох шаардлагатай болдог.
Процедурын төгсгөлд хэрэглэсэн тодосгогчийн түвшинг хамгийн бага байхаар хязгаарласнаар тодосгогч хамааралт нефропатигаас сэргийлж чадна. Бага осмос бүхий тодосгогч хэрэглэх нь зүйтэй ба учир нь өндөр осмос бүхий тодосгогчийг бодвол бөөр хордуулах нь бага байдаг.
Олон төрлийн эмчилгээ байгаа ч сэргийлэлтийн гол шугам нь процедурын өмнө болон дараа хэвийн ба хагас хэвийн давс бүхий шингэнийг хүрэлцэхүйц хэмжээгээр сэлбэх юм. Сүүлийн үеийн судалгаанууд N -acetylcysteine (Mucomyst) бүхий урьдчилсан эмчилгээ нь бөөрний дутагдал бүхий өвчтөнүүдийн бөөрний үйл ажиллагаа улам муудахаас сэргийлдэг болохыг тогтоожээ.
Зүрх сэтгүүрдэлтийн дараах бөөрний дутагдалын өөр нэг шалтгаан нь системийн холестрол эмболизаци юм. Энэ нь ойролцоогоор өвчтөнүүдийн 0,15%-д тохиолдох ба хүнд атеросклероз бүхий өвчтөнүүдэд их байна. Эдгээр өвчтөнүүдэд бөөрний дутагдал нь хэдэн хоногийн дотор үүсдэг тодосгогч хамааралт нефропатитай харьцуулахад хэдэн долоо хоногийн турш аажим үүсдэг. Холестрол эмболизацийг заах шинжүүд нь захын эмболизацийн дүнд үүсэх арьсны хөх алаг, торлог өөрчлөлт, хөлний өвдөлт болон хөлийн хуруунууд ягаарах юм. Гипертензийн байдалтай, гэнэтийн эозинофилез болон гипокомплементеми (хавсаргын хомсдол) зэрэг нь ихэнхдээ эмболизацийг урьдал шинжүүд байдаг. Эмчилгээ нь дан дэмжих эмчилгээ байх ба эдгээр өвчтөнүүдийн хагаст нь цаашид бөөрний дутагдал үүсдэг.
Arrhythmias
Зүрх сэтгүүрдэлтийн үед хэм алдагдал болон сэрэл дамжилтын өөрчлөлт тохиолдож болдог. Асистоли юмуу ховдолын фибрилляцийг эс тооцвол ихэнх нь эмнэл зүйн хувьд төдийлөн ач холбогдолгүй байна. Тосгуурын фибрилляци нь ихэнхдээ дасан зохицолтой байдаг боловч титмийн хүнд эмгэгтэй, гипертрофийн гаралтай кардиомиопатитай, аортын стенозтой юмуу систолын үйл ажиллагааны хүнд өөрчлөлттэй өвчтөнүүдэд гемодинамикийн декомпенсацид хүргэж болно.
Цаг алдалгүй эмчилгээнд cardioversion хийх нь хэм алдагдалын улмаас декомпенсаци үүсч хөгжихөөс сэргийлнэ. Өвчтөнүүдийн ойролцоогоор 0,4%-д ховдолын тахикарди болон фибрилляци тохиолддог. Эдгээр хэм алдагдал нь катетерийн залалт болон тодосгогчийг титэм артери болон залгасан судас руу шахсаны улмаас бий болдог. Баруун ховдолын гарах урсгалыг хангагч баруун титмэн артерийн конус салаанд хүчтэй тодосгогч шахсанаас ховдолын фибрилляцид хүргэх магадлал өндөр байдаг.
Баруун титмэн артерид өндөр осмос бүхий тодосгогч шахсанаас брадикарди түгээмэл тохиолддог. Хүчтэй ханиаснаар тодосгогчийг титэм артериас цэвэрлэн, аортын даралтыг тогворжуулж, зүрхний хэвийн хэмнэлийг сэргээдэг. Вазовагал урвалын улмаас брадикарди болон гипотензи мөн тохиолдож болно. Вазовагал урвалын бусад шинж тэмдэгүүд нь эвшээх, бөөлжис цутгах, хөлрөх болон гипотензи юм. Вазовагал урвал үүсэх 2 ихээхэн түгээмэл тохиолдол нь цавинд хэсгийн мэдээгүйжүүлэлт хийх болон гуяны артерийн гемостази болгох үүднээс даралттай боолт тавьсаны дараа юм. Вазовагал урвалын эмчилгээнд судсаар шингэн сэлбэлт болон атропин хэрэглэнэ.
Vascular Complications
Катетер оруулсан хэсэг дэхь хүндрэлүүдэд зүрх сэтгүүрдэлтийн дараа ихээхэн түгээмэл асуудлууд бий болдог. Үүнд цочмог тромбоз, алсын эмболизаци, артерийн урагдал, псевдоаневризм болон цус алдалт.
Артерийн тромбоз үүсэхэд нөлөөлөх урьдал хүчин зүйлст судасны хөндий жижиг байх, захын судасны эмгэг, чихрийн шижин болон эм хүйс ордог. Шууны дөхөлтийн үед артерийн тромбоз үүсэх нь ихээхэн магадлалтай байдгаас гепарин шаардлагатай болно. Сэтгүүрдэлтийн дараагаар парастези юмуу алсын пульс буурсан тохиолдолд мэс засалчийн зөвлөгөө авах зайлшгүй шаардлагатай.
Цус алдалт
Цус алдалт нь түгээмэл тохиолдох судасны хүндрэл юм. Клиник ач холбогдол багатай хэсгийн гематом нь тийм ч хүндрэлтэй биш юм. Хэдий тийм ч хэрэв гялтангийн арын зай руу цус алдвал хүнд цус алдалтанд хүргэж болно. Шалтгаан тодорхойгүй гипотензи болох гематокрит буурах нь гялтангийн арын гематом байж болохыг сануулдаг. Энэ тохиолдолд хэвлийн ЭХО болон СТ хийж оношилно.
Псевдоаневризм нь цавины цус алдалтын өөр нэг байж болох шалтгаан бөгөөд үүнийг мэддэг байх хэрэгтэй. Псевдоаневризм нь гематом болон артерийн хөндийн хооронд тогтвортой холбоо үүссэн үед бий болдог. Энэ нь пульсаци бүхий масс илрэх, заримдаа гуяны артери дээр систолын шуугиан сонсогдох байдлаар илэрнэ. Оношийг дуплекс хэт авиагаар тавина. Менежмент нь ихэвчлэн консерватив байх ба эдгээр өвчтөнд удаан хугацаагаар даралт тавих юмуу тромбин тарина. Эхлэл артеритайгаа өргөн хүрээгээр холбогдсон томоохон псевдоаневризмын үед мэс заслын коррекци зайлшгүй шаардлагатай болно.
Артерийн хатгалтын үед зэргэлээ орших венийг хатгаснаас цус алдалт үүсч болох ба артери-вений фистул хэлбэржиж, тасралтгүй үргэлжлэх шуугиан бий болно. Иймэрхүү тохиолдолын ихэнх нь жижиг байдаг бөгөөд өөрөө аяндаа алга болдог. Томоохон фистулын үед гемодинамикийн үзүүлэлт буурахаас урьтаж мэс заслын засвар хийх хэрэгтэй болно.
Hemodynamic Data
Mitral and Aortic Stenosis
Хавхлагын стенозын зэргийг даралтын зөрүү болон хавхлагын хөндлөн огтлолоорх урсгал дээр суурьлан тодорхойлдог ба энэ нь зүрхний хавхлагын эмгэгтэй өвчтөнийг үнэлэх үнэлгээний чухал үзүүлэлт юм. Даралтын зөрүүг дангаар хэмжих нь хавхлагын хүнд болон хүнд бус стенозыг ялгахад ихэнхдээ хангалтгүй байдаг. Аортын стеноз бүхий өвчтөнд трансвалвулар даралтын зөрүү хэвийн гарах боломжтой. Зүүн ховдол болон гуяны артерийн хоорондох даралтын зөрүүг хэмжих нь тохиромжтой байдаг ч гол судасны ойрын хэсэг болон гуяны артерийн хооронд даралт дамжих үед урсгалын дагуу даралт нэмэгдсэнээс даралтын давалгаа өөрчлөгдөх ба алдаанд хүргэж болно. Энэхүү байдал нь ялангуяа даралтын зөрүү болон зүрхний гаргалт багатай өвчтөнүүдэд чухал юм.
Олонх өвчтөнд зүүн ховдол-гуяны артерийн даралтын зөрүү нь аортын стенозын зэргийг үнэлэхэд хангалттай байдаг ба ялангуяа хэрэв даралтын зөрүү өндөр, зүрхний гаргалт хэвийн бол. Аортын хавхлагын хэвийн хэмжээ насанд хүрэгчидэд 2,6-3,5см2 байна. Хавхлагын талбай 0,8см2 ба түүнээс бага болоход хүнд аортын стеноз ажиглагдана.
Митраль стеноз бүхий өвчтөнүүдэд хавхлагын даралтын зөрүүг ихэвчлэн зүүн ховдол болон уушигны капиллярын торын даралтыг ашиглан хэмждэг. Энэ үед зүүн ховдол болон уушигны капиллярын торын даралтыг цуг хэмжих хэрэгтэй ба даралтын зөрүүг үнэн зөв тогтоох аргууд шинэчлэгдэн өөрчлөгдсөөр байна. Хэдий тийм ч ихээхэн үнэн магадлал бүхий арга нь зүүн тосгуур болон зүүн ховдолын даралтыг хэмжих юм. Үүний тулд транссептал сэтгүүрдэлт хийх хэрэгтэй болдог. Митраль хавхлагын хэвийн хэмжээ 4-6см2 байдаг ба хавхлагын талбай 1-1,2см2-аас бага болоход хүнд митраль стеноз үүснэ.

Aortic stenosis tracings. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Left Ventriculography
Энэхүү техникийг зүүн ховдолын бүтэц, үйл ажиллагаа болон төрөлхийн гажиг, хавхлагын эмгэг, титмийн болон зүрхний булчингийн эмгэг бүхий өвчтөнүүдэд эдгээр эмгэгтэй холбоотой бүтцүүдийг тодорхойлоход ашигладаг. Энэ нь зүүн ховдолын глобал болон сегментийн үйл ажиллагаа, митраль хавхлагын регургитаци, ховдол хоорондын таславчийн гажиг болон гипертрофик кардиомиопатийн тухай үнэтэй мэдээллийг өгдөг. Вентрикулограммын өөрчлөлтүүдэд тооны болон чанарын анализ хийнэ. Анализыг хэвийн синусын хэмнэлтэй байх үед хийх ба хэрэв эктопик болон постэктопик хэмнэлтэй байгаа үед хийвэл ховдолын үйл ажиллагааны талаар буруу, алдаатай мэдээлэл гардаг. Хөөлтийн хувийг нүдээр харах болон компьютер ашиглан талбай-уртын аргаар диастолын төгсгөл ба систолын төгсгөлийн эзэлхүүнийг тогтоох замаар үнэн зөв тодорхойлдог. Сегментийн ханын хөдөлгөөнийг мөн нүдээр харж хэвийн, гипокинетик, акинетик юмуу дискинетик гэх ангилах ба зарим компьютерийн алгоритм ашиглан зэрэглэлийг тогтооно.
Mitral regurgitation
Митраль регургитацийн зэрэглэл нь дутагдал бүхий митраль хавхлагаар зүүн ховдолоос зүүн тосгуурт орж буй тодосгогчийн хэмжээнд суурьлах ба ингэхдээ зүүн тосгуур тодосгогчоор хэр зэрэг дүүрч байгааг ашигладаг. Доор дурдсан зэрэглэлүүд байна.
1-р зэрэг (хөнгөн): Регургитаци агшилт бүрд цэвэрлэгдэх ба ба тодосгогч зүүн тосгуурыг хэзээ ч дүүргэхгүй.
2-р зэрэг (дунд зэрэг): Регургитаци нэг агшилтанд цэвэрлэгдэхгүй ба хэд хэдэн агшилтын дараа тодосгогч зүүн тосгуурыг дүүргэнэ.
3-р зэрэг (хүндэвтэр): Зүүн тосгуур тодосгогчоор бүрэн дүүрэх ба зүүн ховдол дахь тодосгогчтой адил хэмжээтэй болно.
4-р зэрэг (хүнд): Зүүн тосгуур нэг агшилтанд тодосгогчоор бүрэн дүүрэх ба агшилт бүрд тодосгогчийн нягт ижил байх бөгөөд систолын үед уушигны вен рүү рефлюкс болно.

Acute severe mitral regurgitation. Image courtesy of Olurotimi Badero, MD and www.tctmd.com.
Regurgitant fraction
Хавхлагын регургитацийн зэргийг тогтооход регургитацийн хувийг (RF) тооцох хэрэгтэй болж болно. Ангиографийн stroke volume болон forward stroke volume-ийн хоорондын ялгаа нь регургитацийн эзэлхүүн юм. Ангиографийн stroke volume нь вентрикулографийн өөрчлөлтөөр тооцогддог бол forward stroke volume нь зүрхний гаргалтаас үүсэлтэй ба үүнийг Fick юмуу thermodilution арга болон зүрхний цохилтоор тодорхойлно. RF нь ангиографийн stroke volume-ийн хэсэгт хамаарах бөгөөд зүрхний гаргалтанд ямар нэг хувь нэмэр оруулдаггүй. RF-ийг регургитацийн stroke volume-ийг ангиографийн stroke volume харьцуулж тооцно.
o RF 20% байх нь нүдээр харж тодорхойлсон 1-р зэргийн регургитацитай тохирно.
o RF 21-40% байх нь нүдээр харж тодорхойлсон 2-р зэргийн регургитацитай тохирно.
o RF 41-60% байх нь нүдээр харж тодорхойлсон 3-р зэргийн регургитацитай тохирно.
o RF 60% юмуу түүнээс их байх нь нүдээр харж тодорхойлсон 3-р зэргийн регургитацитай тохирно.
Эх сурвалж: www.emedicine.com / Cardiology / Invasive Diagnostic, Interventional, and Surgical Procedures / Cardiac Catheterization (Left Heart)
Tuesday, August 4, 2009
Lp-PLA2, өндөр мэдрэг CRP болон дунд насны эрэгтэй эмэгтэй хүмүүсийн ишемийн гаралтай харвалт болох эрсдэл
Background: Үрэвсэлийн маркерийн хэмжээ нь тухайн хүн ишемийн гаралтай харвалт болох өндөр эрсдэлтэй болохыг харуулдаг. Липопротейн-холбоот фосфолипаза фосфолипаза А2 (Lp-PLA2) нь макрофагаас ялгардаг үрэвсэлийн урьдал энзим юм. Бид уламжлалт эрсдэлт хүчин зүйл бүхий хүмүүст Lp-PLA2 болон CRP-ийн түвшинг тодорхойлж ишемийн гаралтай харвалттай холбоо хамааралтай эсэхийг шалгаж үзсэн болно.
Methods: Бид proportional hazards model-ийг ашиглан Atherosclerosis Risk in Communities (ARIC) судалгаанд хамрагдсан харьцангуй эрүүл дунд насны эрэгтэй, эмэгтэй 12762 тохиолдолын харьцангуй боломжит тохиолдолд проспектив тохиолдолын кохорт судалгааг 6 жил дагаж хийсэн.
Results: Хүйс, арьсны өнгө болон насыг харгалзан Lp-PLA2 болон CRP-ийн дундаж түвшинг тодорхойлоход харвалт болсон 194 тохиолдолд харвалт болоогүй 766 тохиолдолоос өндөр байсан ба харин бага-нягтралтай липопротейн холестрол (LDL-C)-ийн хувьд ач холбогдол өгөхүйц ялгаа байсангүй. Нас, хүйс болон арьсны өнгийг харгалзан авч үзэхэд Lp-PLA2 болон CRP-ийн түвшиний аль аль нь ишемийн гаралтай харвалттай холбоотой байсан ба нас, хүйс, арьсны өнгө харгалзсан загвар дахь Lp-PLA2-ийн аюулын харьцаа (hazard ratio) 2,23 байсан бол CRP-ийн аюулын харьцаа 2,70 байв. Нас, хүйс, арьсны өнгө дээр тамхидалт, систолын даралт ихдэлт, липидийн түвшин болон диабетийг нэмж авч үзсэн загвар дахь Lp-PLA2 болон CRP-ийн түвшингүүдийн аюулын харьцаа тус тус 1.91 (95% итгэх интервал, 1.15-3.18; P = .01) болон 1.87 (95% итгэх интервал, 1.13-3.10; P = .02) байлаа. Уламжлалт эрсдэлт хүчин зүйлийг тооцож үзсэний дараагаар CRP болон Lp-PLA2-ийн түвшин хоёул их байгаа хүмүүс CRP болон Lp-PLA2-ийн түвшин хоёул бага хүмүүстэй харьцуулахад харвах эрсдэл өндөртэй байсан ба харин бусад хүчин зүйлсээр тооцож үзэхэд харвах эрсдэл дунд зэрэг байв.
Conclusions: Уламжлалт эрсдэлт хүчин зүйлийн зэрэгцээ Lp-PLA2 болон CRP-ийн түвшин өндөр тодорхойлогдсон дунд насны хүмүүст ишемийн гаралтай харвалт болох эрсдэл илүү байна.
Lipoprotein-Associated Phospholipase A2, High-Sensitivity C-Reactive Protein, and Risk for Incident Ischemic Stroke in Middle-aged Men and Women in the Atherosclerosis Risk in Communities (ARIC) Study
Methods: Бид proportional hazards model-ийг ашиглан Atherosclerosis Risk in Communities (ARIC) судалгаанд хамрагдсан харьцангуй эрүүл дунд насны эрэгтэй, эмэгтэй 12762 тохиолдолын харьцангуй боломжит тохиолдолд проспектив тохиолдолын кохорт судалгааг 6 жил дагаж хийсэн.
Results: Хүйс, арьсны өнгө болон насыг харгалзан Lp-PLA2 болон CRP-ийн дундаж түвшинг тодорхойлоход харвалт болсон 194 тохиолдолд харвалт болоогүй 766 тохиолдолоос өндөр байсан ба харин бага-нягтралтай липопротейн холестрол (LDL-C)-ийн хувьд ач холбогдол өгөхүйц ялгаа байсангүй. Нас, хүйс болон арьсны өнгийг харгалзан авч үзэхэд Lp-PLA2 болон CRP-ийн түвшиний аль аль нь ишемийн гаралтай харвалттай холбоотой байсан ба нас, хүйс, арьсны өнгө харгалзсан загвар дахь Lp-PLA2-ийн аюулын харьцаа (hazard ratio) 2,23 байсан бол CRP-ийн аюулын харьцаа 2,70 байв. Нас, хүйс, арьсны өнгө дээр тамхидалт, систолын даралт ихдэлт, липидийн түвшин болон диабетийг нэмж авч үзсэн загвар дахь Lp-PLA2 болон CRP-ийн түвшингүүдийн аюулын харьцаа тус тус 1.91 (95% итгэх интервал, 1.15-3.18; P = .01) болон 1.87 (95% итгэх интервал, 1.13-3.10; P = .02) байлаа. Уламжлалт эрсдэлт хүчин зүйлийг тооцож үзсэний дараагаар CRP болон Lp-PLA2-ийн түвшин хоёул их байгаа хүмүүс CRP болон Lp-PLA2-ийн түвшин хоёул бага хүмүүстэй харьцуулахад харвах эрсдэл өндөртэй байсан ба харин бусад хүчин зүйлсээр тооцож үзэхэд харвах эрсдэл дунд зэрэг байв.
Conclusions: Уламжлалт эрсдэлт хүчин зүйлийн зэрэгцээ Lp-PLA2 болон CRP-ийн түвшин өндөр тодорхойлогдсон дунд насны хүмүүст ишемийн гаралтай харвалт болох эрсдэл илүү байна.
Lipoprotein-Associated Phospholipase A2, High-Sensitivity C-Reactive Protein, and Risk for Incident Ischemic Stroke in Middle-aged Men and Women in the Atherosclerosis Risk in Communities (ARIC) Study
Subscribe to:
Posts (Atom)
Хайх
энэ 7 хоногийн онцлох нийтлэл
-
Бид олон жилийн өмнөөс гистамины рецептор зүрхэнд байдаг тухай мэддэг билээ. 1990-ээд оны эхээр хүний Н1 болон Н2 рецепторуудыг тодорхо...
-
URETHRITIS Types of Urethritis Шээсний сувгийн халдвар/үрэвсэл нь дотроо Neisseria gonorrhoeae-н шалтгаант болон бусад организмын (Chlamydia...
-
Энэ нь цулцангийн хөндий гүйцэд бус тэлэгдсэнээс болж уушигны эзэлхүүн багасах эмгэг юм. Үүний улмаас уушигны артери дахь цус хүчилтөрөгчөөр...
-
Бөөлжилт, түүний урьдал анхааруулах шинж тэмдэг болох дотор муухайралт болон огилт нь ерөнхийдөө хамгаала...
Ангилал
- allergy (4)
- cancer (8)
- cardiac surgery (7)
- cardiology (67)
- cardiovascular disease (23)
- clinical medicine (23)
- clinical procedure (12)
- CME (17)
- dermatology (2)
- drugs (3)
- ECG (2)
- emergency medicine (10)
- endocrinology (3)
- gastroenterology (14)
- genetical disease (5)
- genomic medicine (2)
- gynecology (3)
- hematology (9)
- imaging study (12)
- immunology (10)
- infectious disease (8)
- medical book (3)
- medical ethics (1)
- medical research (16)
- microbiology (1)
- natural medicine (8)
- nephrology (2)
- neurology (6)
- news (68)
- nutrition (3)
- obesity (1)
- obstetrics (9)
- oncology (8)
- pathology (2)
- pathophysiology (20)
- pediatric medicine (8)
- pharmacology (2)
- public medicine (1)
- pulmonology (20)
- radiology (7)
- respiratory disease (7)
- rheumatology (3)
- stem cell (2)
- surgery (1)
- systemic disease (1)
- tobacco (1)
- toxicity (1)
- urology (4)
- USMLE (12)
- World Health Organization WHO (4)
- БЗДХ/ХДХВ/ДОХ (3)



